Le taux de recours aux soins varie de façon importante d’une région à l’autre. Devant ce constat, les autorités ont mis en œuvre une démarche nationale d’amélioration de la pertinence des soins (lire encadrés). Lors des dernières Journées francophones de radiologie, en octobre 2016, Odile Tillon Fauré, chargée de mission imagerie et techniques interventionnelles (bureau R3) à la Direction générale de l’offre de soins (DGOS), a présenté les enjeux, les moyens et les premiers résultats du volet imagerie médicale de ce dispositif. « Les indicateurs sociodémographiques ou épidémiologiques ne suffisaient pas à expliquer les disparités entre les régions », justifie-t-elle en préambule. Trente-trois thématiques ont été identifiées comme prioritaires au niveau national. Ce sont essentiellement des actes chirurgicaux et interventionnels tels que les angioplasties coronaires. »
La pertinence est une notion évolutive
Selon la définition retenue au niveau national, un soin est qualifié de « pertinent » s’il est réalisé en adéquation avec les besoins du patient et en conformité avec les données actuelles de la science, les recommandations de la Haute Autorité de santé (HAS) et des sociétés savantes, nationales et internationales. « La pertinence est une notion évolutive. Un soin pertinent hier peut ne plus l’être aujourd’hui du fait de l’évolution des connaissances, des techniques ou de l’organisation des soins », rappelle Odile Tillon Fauré.
[contenu_encadre img= » » titre= »Qualques dates clés de la promotion de la pertinence des soins » contenu= »2012 : diffusion aux agences régionales de santé (ARS) d’un Guide méthodologique pour l’amélioration de la pertinence des soins. Il permet d’analyser les données de consommation de soins et de mener le diagnostic partagé avec les professionnels de santé pour identifier quelles seraient les activités prioritaires.
2015 : en novembre, le décret n° 2015-1510 relatif à la promotion de la pertinence des actes, des prestations et des prescriptions en santé rend obligatoire l’instauration d’un plan régional pluriannuel de l’amélioration de la pertinence des soins.
2016 : le premier atlas des variations de pratiques médicales autours de dix interventions chirurgicales qui font partie des 33 priorités identifiées est élaboré. » auteur= » » legende= » » credit= » »]
Surrecours ou sous-recours
Du point de vue du régulateur de l’offre de soins, l’amélioration de la pertinence des soins rejoint les enjeux d’organisation territoriale et de régulation. Les sous-recours questionnent l’accès aux soins (densité et répartition de l’offre, télémédecine et fonctionnement des filières) quand les surrecours interrogent leur pertinence. Cette dernière est porteuse d’importants enjeux de régulation, selon Odile Tillon Fauré. « Améliorer la pertinence des soins, c’est améliorer l’accès aux soins et le délai de cet accès, en laissant des places disponibles pour les examens indispensables, explique-t-elle. Cela contribue à l’amélioration de la qualité des pratiques, à l’optimisation des dépenses de santé en évitant les traitements inadéquats et les risques potentiels pour les patients. »
La pertinence ne peut être mise en œuvre que par le professionnel de santé
La pertinence des actes réalisés est un élément fondateur des soins car elle renvoie à l’évaluation de la balance bénéfice sur risque, qui est au fondement de l’art médical. « De nombreux rapports de l’Académie de médecine, de la Cour des comptes, et des publications médicales montrent qu’une amélioration de la pertinence des soins est possible et donc nécessaire, tant en France qu’au niveau international. Elle ne peut être décidée et mise en œuvre que par le professionnel de soins au cours de son acte médical, même si c’est une question qui nous concerne tous », souligne l’intervenante.
Prioriser les enjeux
L’institution, poursuit-elle, peut y contribuer en mettant à disposition des données pour les professionnels de santé, afin de les aider à prioriser les enjeux à la phase de diagnostic et à se comparer les uns les autres. « C’est informatif de regarder les taux de recours et leurs différences, mais aussi de les analyser plus finement avec les indicateurs de comparaison des pratiques et lors de la phase de sélection du plan d’action pour identifier les étapes les plus importantes à améliorer. Ces données sont aussi utiles durant la phase de suivi pour étudier l’évolution dans le temps et l’efficacité des actions mises en œuvre. En revanche, elles ne permettent pas d’affirmer la non-pertinence. »
Passer à l’action
Autre contribution institutionnelle : l’impulsion, la structuration et l’animation. Le succès de la démarche d’amélioration repose en effet sur un engagement institutionnel, une culture collective et un soutien méthodologique et logistique. Des programmes nationaux sont proposés aux professionnels. « En avril 2016, le Collège de médecine générale, le G4, la Fédération des spécialités médicales, la HAS et la DGOS ont proposé aux ARS de structurer une équipe de professionnels de santé pour participer à une analyse des pratiques de demande et de réalisation d’examens d’imagerie sur des situations cliniques ciblées (encadré) », rapporte Odile Tillon Fauré. Cette étude a été menée sur une semaine, en ville ou en externe à l’hôpital, sur la base du volontariat. « L’idée était de fournir des éléments pour construire des plans d’actions d’amélioration. »
[contenu_encadre img= » » titre= »Les situations cliniques ciblées » contenu= »En 2016, des équipes régionales de professionnels de santé ont analysé les pratiques de demande et de réalisation des examens d’imagerie sur des situations cliniques ciblées :
• céphalée chronique ;
• suspicion de sinusite ;
• lombalgie chronique ;
• toux chronique ;
• douleurs abdominales non caractérisées (atypiques) de l’enfant ;
• douleurs pelviennes aiguës chez la femme ;
• dysurie chez l’homme ;
• suspicion de phlébite ;
• douleur abdominale aiguë ;
• urgence chirurgicale. » auteur= » » legende= » » credit= » »]
1014 demandes d’examens analysées
Le groupe a choisi neuf situations cliniques ciblées. Les sociétés d’organes de la Société française de radiologie (SFR) ont, à partir du Guide du bon usage, établi un référentiel avec le nom de l’examen le plus pertinent à réaliser en fonction de la situation clinique. Une grille d’enquête a été construite en plusieurs parties. Trois régions ont participé à cette étude et les participants ont retenu en majorité trois situations cliniques (figure 1) pour cette première action.
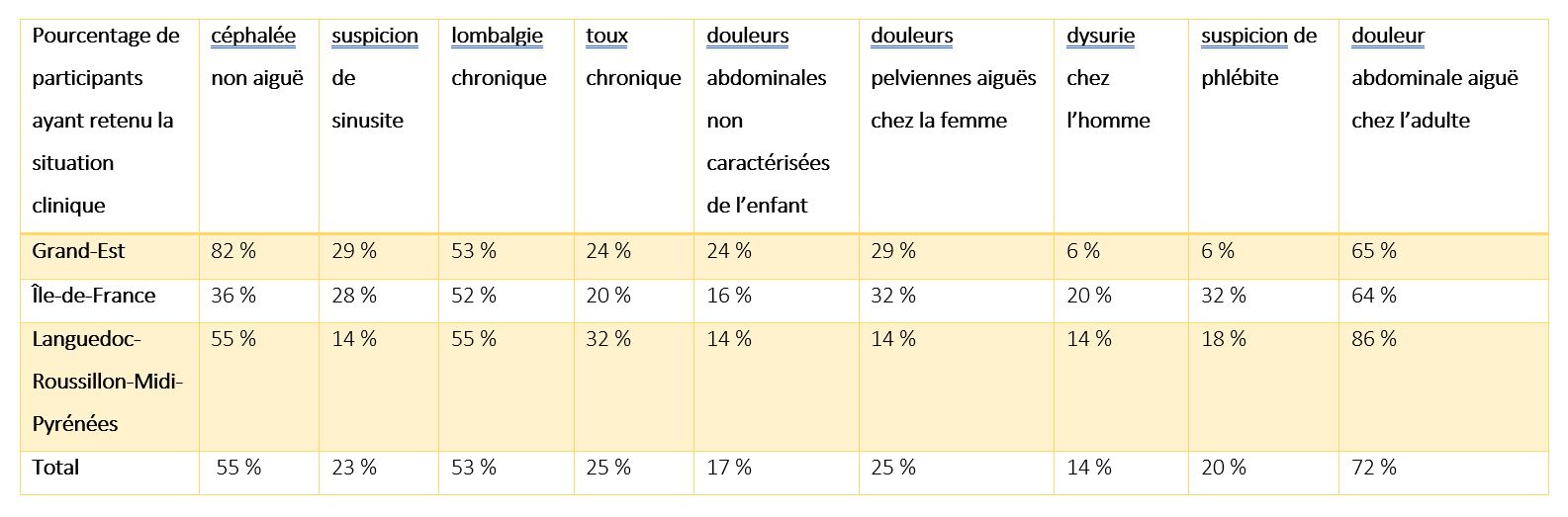
Figure 1 : Trois régions ont participé à l’étude et trois situations cliniques ont été majoritairement retenues par les participants. D. R.
1 014 demandes d’examens d’imagerie ont été analysées par les médecins radiologues durant la semaine du 12 au 16 septembre 2016 (figures 2 et 3)1.
Figure 2. Spécialité du médecin demandeur d’examen d’imagerie. D. R.
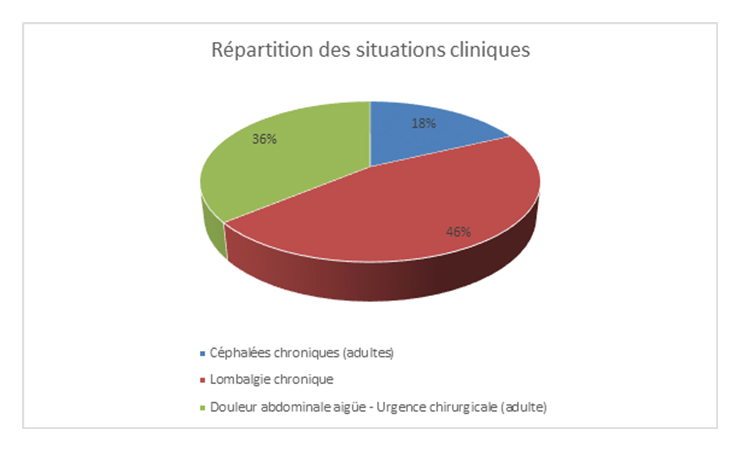
Figure 3. Répartition des situations cliniques. D. R.
« Le niveau de renseignement de la demande initiale d’examen est partiel dans 77 % des cas ou non complété (5 %) (figure 4).
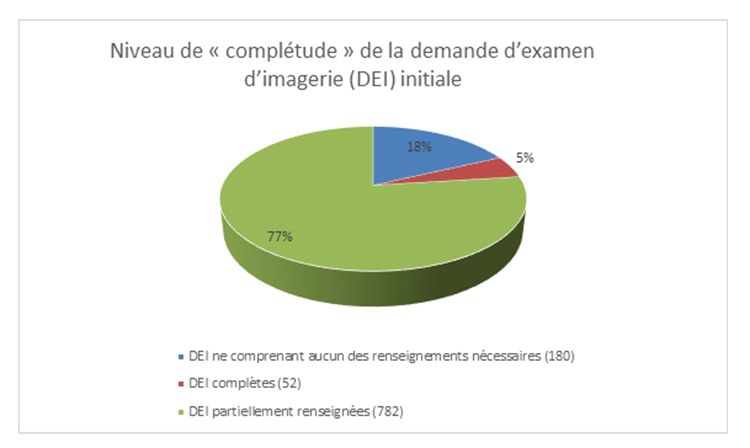
Figure 4. Niveau de « complétude » de la demande d’examen d’imagerie (DEI) initiale. D. R.
Le motif de l’examen est majoritairement complété mais sa finalité, la pathologie, les examens antérieurs et les contre-indications sont beaucoup moins renseignées (figure 5) », constate Odile Tillon Fauré.
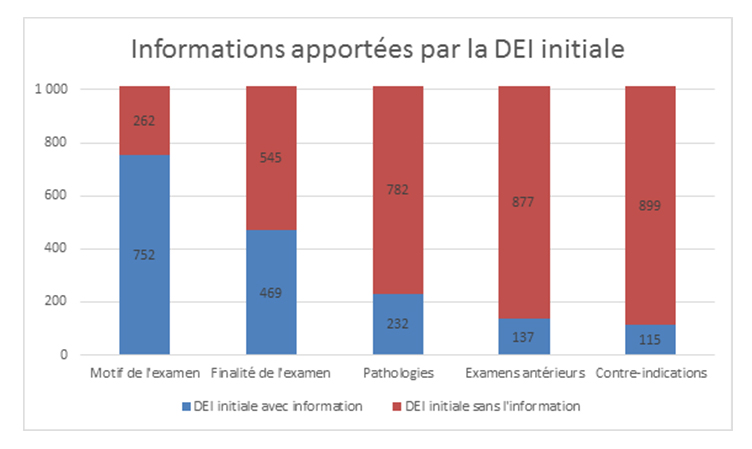
Figure 5. Informations apportées par la DEI initiale. D. R.
Une fois que le médecin a interrogé le patient pour compléter les renseignements, peu de demandes restent incomplètes (4 %). 18 % sont totalement renseignées et davantage le sont partiellement, mais avec des critères bien mieux renseignés (figures 6 et 7).
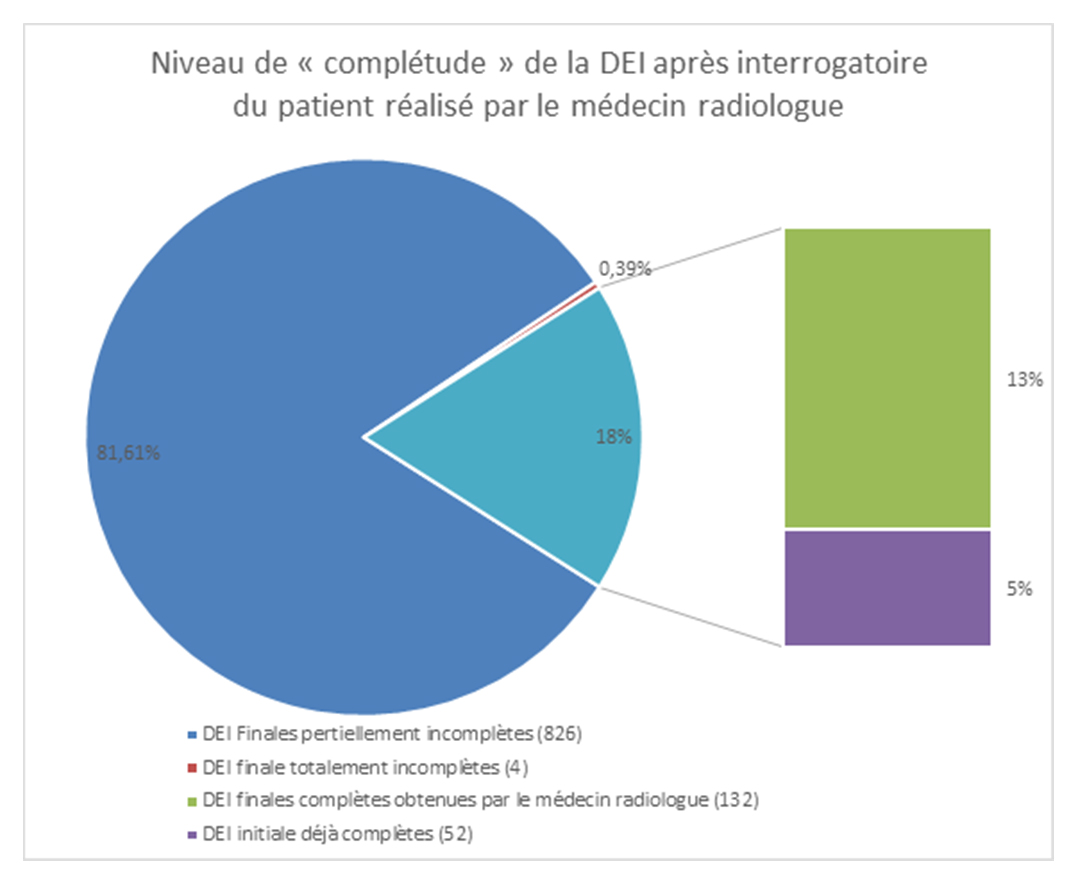
Figure 6. Niveau de « complétude » de la DEI après interrogatoire du patient réalisé par le médecin radiologue. D. R.
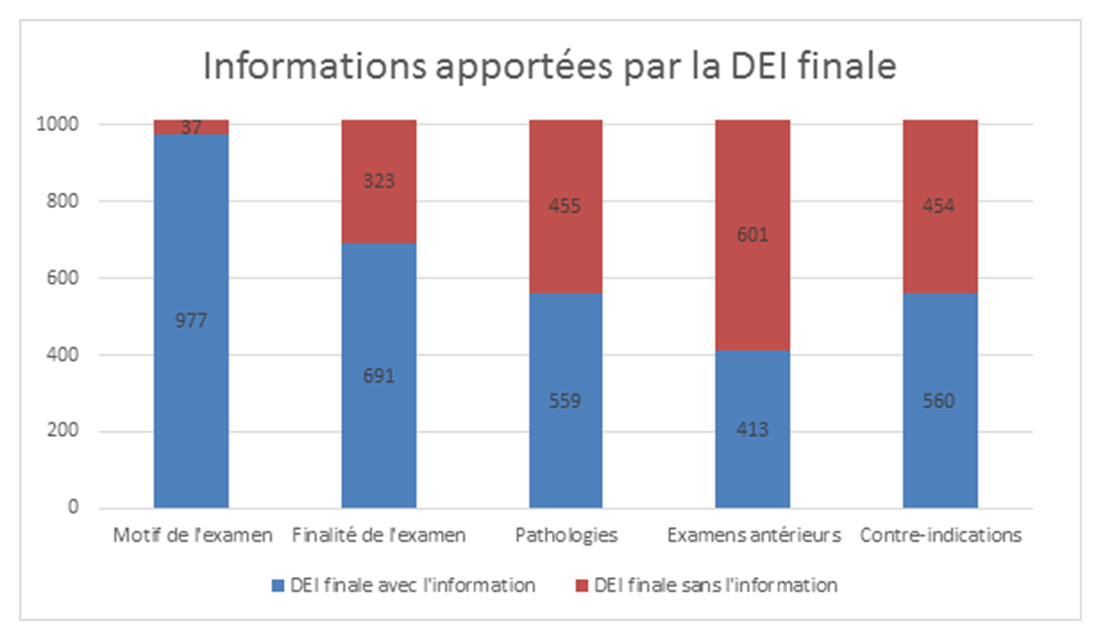
Figure 7. Informations apportées par la DEI finale. D. R.
Dans 7 cas, le radiologue ne fait pas l’examen car il n’est pas nécessaire. 86 % des médecins réalisent l’examen tel qu’il est demandé et 13 % le modifient (11 % parce que la demande n’est pas pertinente et 2 % parce que la modalité n’est pas disponible). « Lorsque l’examen est réalisé, il est généralement pertinent (68 %). Dans 18 % des cas, il n’est pas le plus pertinent mais c’est parce que la modalité la plus pertinente n’est pas disponible sur site ou parce que le radiologue ne parvient pas à joindre le médecin demandeur et veut éviter un risque judiciaire », mentionne la chargée de mission (figures 8 et 9).
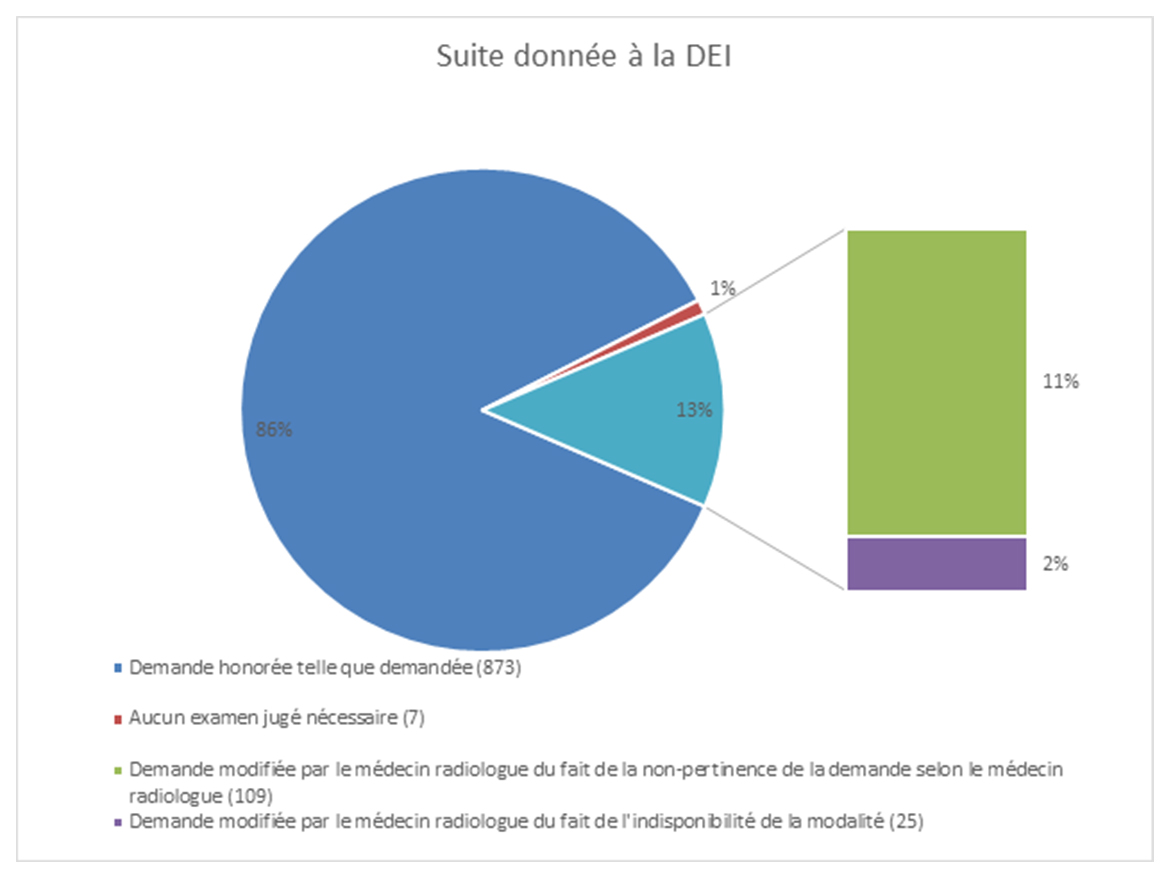
Figure 8. Suite donnée à la DEI. D. R.
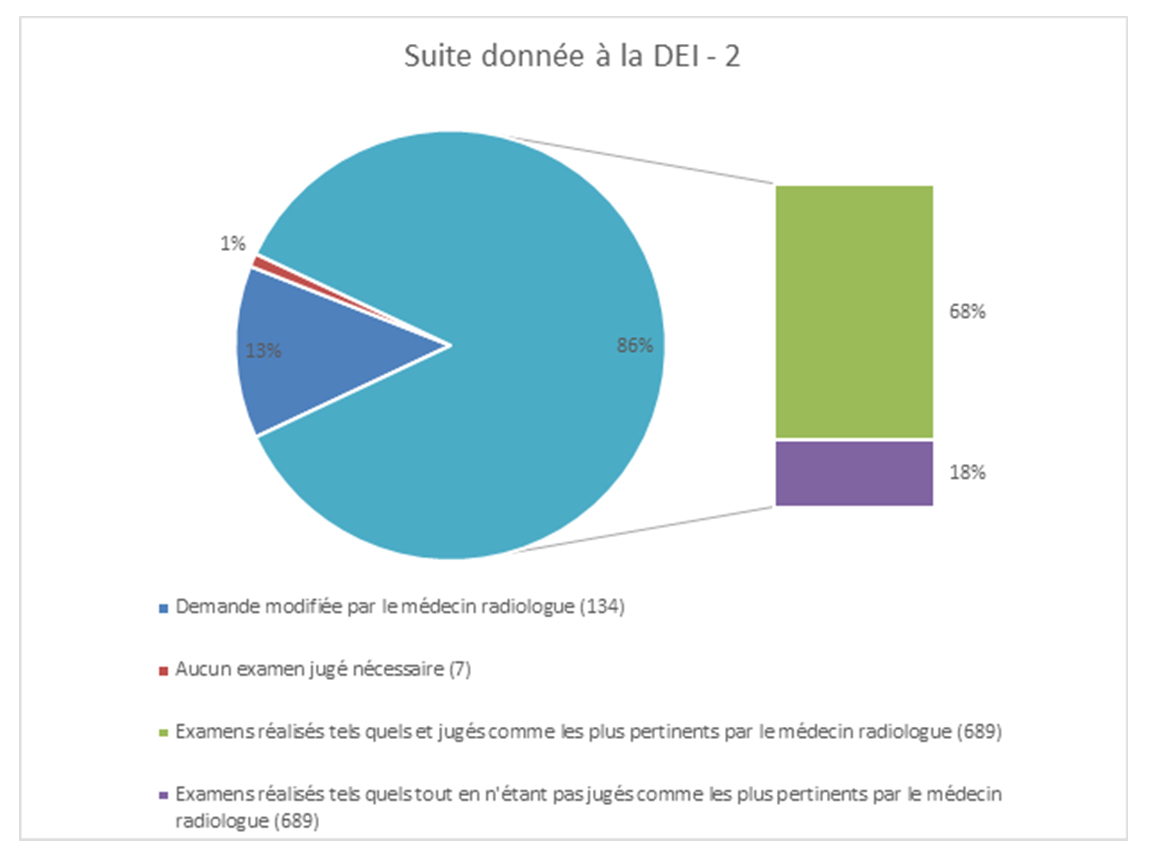
Figure 9. Suite donnée à la DEI. D. R.
Les actions prioritaires identifiées
Les médecins, l’ARS et l’Assurance maladie doivent analyser les données et identifier les actions prioritaires. Un séminaire de partage des diagnostics devait avoir eu lieu en février 2017. « Nous allons poursuivre ce type de programme et le déployer à d’autres acteurs et d’autres sujets. Nous mettrons à disposition les données des taux de recours aux examens d’imagerie médicale par canton pour accompagner la démarche d’analyse et mieux intégrer la démarche de pertinence dans le dispositif réglementaire propre à l’imagerie et dans le modèle de financement. Nous voulons mobiliser le système d’information, notamment via la demande informatisée d’examen d’imagerie, au service de l’amélioration de la pertinence », conclut Odile Tillon Fauré.








Discussion
Aucun commentaire
Commenter cet article