Docteur Imago / Comment évolue la situation à l’hôpital de Mulhouse ?
Céline Hemmert / Jusqu’à jeudi dernier (26 mars NDLR), c’était un ballet incessant d’hélicoptères pour transférer les patients. Les urgences étaient pleines à craquer et les services saturés. Étonnamment, depuis vendredi, nous constatons une diminution du nombre de passages de patients COVID aux urgences, mais nous restons sur nos gardes. Nous ne savons pas si c’est le calme avant la tempête ou si nous avons passé le pic de l’épidémie. D’après les calculs des épidémiologistes et des réanimateurs, cela ne devrait pas être encore le cas. Nous sommes dans l’expectative.
D. I. / De nombreux établissements hospitaliers rapportent une baisse des activités hors COVID. Est-ce le cas à Mulhouse et comment cela se manifeste-t-il ?
Frédérique Tresch / Dans les tendances globales, sur l’ensemble des passages aux urgences, la proportion est de 80 % dans le secteur COVID et 20 % dans le secteur non COVID. Il y a une certaine stabilité ces derniers jours.
C. H. / En effet, le nombre de pathologies hors COVID que nous prenons en charge est en baisse. Pour ma part, je suis affectée au service de neuroradiologie et, habituellement, l’unité neurovasculaire (UNV) traite en moyenne 5 alertes thrombolyse par 24 heures. Or, en ce moment, nous en avons une tous les 3 jours. Même les neurologues ne comprennent pas. C’est extrêmement surprenant et perturbant. Est-ce que les gens n’osent plus venir et font leur AVC à la maison ?
« Est-ce que les gens n’osent plus venir et font leur AVC à la maison ? »
Nous avons maintenu le suivi rapproché des patients oncologiques et, chez ces derniers, nous remarquons des inquiétudes et des craintes quant à l’épidémie ; ils posent beaucoup de questions. Même les patients qui relèvent d’examens relativement urgents et qui pourraient en bénéficier pendant cette période compliquée sont très réticents ; certains déclinent les propositions de rendez-vous.
D. I. / Comment sont structurées les filières de patients à l’hôpital de Mulhouse ?
C. H. / Nous avons la chance d’avoir deux services de radiologie géographiquement distincts, éloignés d’au moins 100 mètres. Nous avons donc créé très tôt un secteur « COVID » et un secteur « non COVID », avec un scanner chacun. Toutefois, parmi les patients envoyés dans la filière non COVID, avec des douleurs purement abdominales, il y en a certains dont les dernières coupes de scanner révèlent des opacités en verre dépoli. Donc, même en filtrant les demandes, il faut être conscient qu’il ne peut pas y avoir deux zones totalement distinctes. Chaque jour, il y a au minimum une découverte fortuite de COVID au scanner. Cela nous incite à renforcer encore les mesures de protection du personnel, ce qui a été dès le début et reste un point primordial.
D. I. / Comment ont été constituées les équipes en imagerie médicale ?
Marie-Claude De Pin / Toute l’organisation a été revue afin qu’il y ait assez de manipulateurs pour faire tourner essentiellement le scanner en secteur COVID. Nous avons doublé les équipes pour faire les radios au lit. Au lieu d’être trois le matin, ils sont six manips. Les radios au lit en réanimation sont une activité très lourde. Ça prend beaucoup de temps ; il faut être au moins deux pour manipuler le patient et ça se superpose à la surcharge mentale des personnels.
D. I. / Avez-vous des réserves de personnel en radiologie ?
M.-C. D. P. / Nous comptons sur nos propres réserves. Certains personnels sont actuellement en récupération, car nous n’avons pas besoin de tous les effectifs sur le site étant donné que nous avons réduit les IRM et les radios. Du coup, quand les premières équipes seront fatiguées, nous solliciterons les secondes équipes.

« À Mulhouse, nous faisons chaque jour entre 30 et 50 scanners COVID par 24 heures, et environ 150 radios thoraciques au lit, détaille la chef de service Céline Hemmert. » D. R.
D. I. / Combien de scanners COVID réalisez-vous chaque jour ?
C. H. / Nous faisons chaque jour entre 30 et 50 scanners COVID et environ 150 radios thoraciques au lit. Dès le début, nous avons insisté sur les bénéfices du scanner auprès des urgentistes pour les bilans initiaux. Son intérêt a été bien perçu et, assez rapidement, la demande d’examens a été croissante. Il y a eu un travail commun entre les radiologues, les pneumologues et les urgentistes pour s’entendre sur l’intérêt de privilégier le scanner. Depuis un an, nous avons un scanner double énergie qui nous permet de faire des examens basse dose conformément aux recommandations. C’est cet appareil que nous employons dans le secteur COVID.
D. I. / Envisagez-vous d’utiliser le scanner pour le dépistage du COVID ?
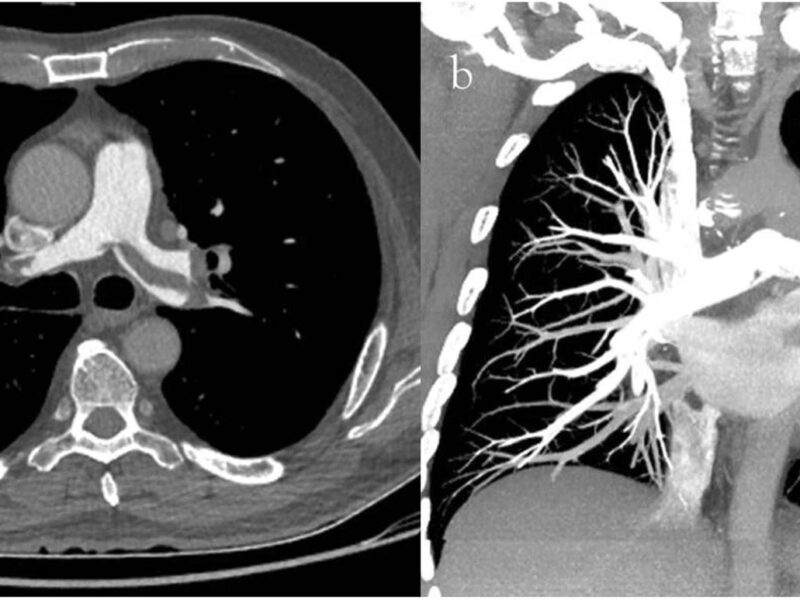
C. H / Oui, de plus en plus. Il y a des patients, voire des membres du personnel, qui ont des symptômes assez évocateurs, mais pour lesquels l’écouvillonnage revient négatif. Quand il y a une discordance entre la clinique et le résultat du test, nous n’hésitons pas à faire un scanner thoracique en complément. Le scanner est plus sensible que le test PCR, son résultat est immédiat et il est relativement spécifique au vu du contexte épidémique.
D. I. / Un hôpital militaire a été installé la semaine dernière sur le parking de l’hôpital de Mulhouse. Dispose-t-il d’équipements de radiologie ?
M.-C. D. P. / L’hôpital militaire est venu avec deux manipulateurs et deux mobiles. Ils ont été reliés au RIS et au PACS du CH et j’ai rencontré les manipulateurs militaires sur place. Les 30 lits de l’hôpital militaire sont tous occupés.
D. I. / Combien y a-t-il eu de transferts de patients vers d’autres sites ?
F. T. / 130 patients hospitalisés à Mulhouse ont été transférés dans d’autres villes de France, mais aussi en Allemagne, en Suisse et au Luxembourg.
D. I. / Y a-t-il des personnels hospitaliers malades ?
F. T. / Oui, il y a des personnels atteints par le COVID-19 : des soignants, des médicotechniques, des administratifs. Certains sont malades et restent chez eux. Ceux qui continuent de travailler appliquent les gestes barrières classiques.
D. I. / Comment se passe la coopération public privé en imagerie sur le territoire ?
C. H. / À l’échelle locale, chacun respecte les consignes et tout le monde a bien compris l’urgence de la situation et l’importance de ne pas avoir des salles d’attente bondées. Les radiologues publics et libéraux ont réduit leurs activités et ne font plus que de l’urgence et des réévaluations oncologiques qui ne peuvent pas être différées. Certains cabinets de ville ont temporairement fermé.
D. I. / Comment les différentes équipes de l’hôpital s’épaulent-elles ?
C. H. / Il y a des patients COVID dans tous les services. Actuellement, tous les spécialistes sortent de leur domaine de compétence pour participer à l’effort collectif. Nous avons eu des formations pour prendre des gardes aux urgences dans la filière COVID. En tant que radiologues, nous essayons de nous redéployer pour aider et nous rendre utiles, étant donné que l’activité a été réduite en imagerie. Nous essayons de soutenir nos collègues de notre mieux, même si certains d’entre nous n’ont pas fait de clinique depuis quelque temps. Nous devons être aptes à pallier un éventuel sous-effectif sur cette ligne de garde. Pour l’instant, ce n’est pas le cas ; les internes ont été très volontaires. Nous nous tenons prêts en seconde ligne en cas de défection de nos collègues qui pourraient tomber malades.
D. I. / Quel est votre état d’esprit actuellement ?
C. H. / Sur le terrain, les manips répondent présents, mais psychologiquement c’est dur. Les manips qui font des radios de thorax en réanimation ou des scanners COVID voient l’état des patients.
« Sur le terrain, les manips répondent présents, mais psychologiquement c’est dur. »
Certains patients sont jeunes, parfois ils ont le même âge que les manips. Forcément, ça chamboule un peu. Malgré tout, ils sont là tous les jours. Même ceux qui sont en récupération appellent tous les jours pour savoir si on a besoin d’eux. Nous avons aussi d’anciens internes qui se sont manifestés. Pour l’instant, le moral des troupes est plutôt bon. Nous sommes très admiratifs du professionnalisme et de la solidarité de l’ensemble des équipes.









Discussion
Aucun commentaire
Commenter cet article