Introduction
L’endométriose est une pathologie fréquente, touchant près de 10 % des femmes en période d’activité génitale [1]. Bien que cette pathologie soit ancienne et que sa première description remonte à la moitié du XIXe siècle, ses symptômes étaient alors identifiés sous de terme de « crise d’hystérie » (en référence à l’organe « utérus » dans la langue latine) [2]. Ce n'est que bien plus tard que cette expression a été confondue avec le trouble de la personnalité hystérique puis vulgarisée, ce qui a probablement participé au désintérêt médicosocial pour cette pathologie. Le regain d’intérêt récent des médias pour l’endométriose, conséquence de son appropriation par les femmes, a permis de dynamiser la recherche sur son origine, son évolution, ses conséquences et son traitement. Pour autant, les connaissances restent très imparfaites, que ce soit sur son origine ou sur la thérapeutique la plus adaptée.
8 ans en moyenne pour un diagnostic
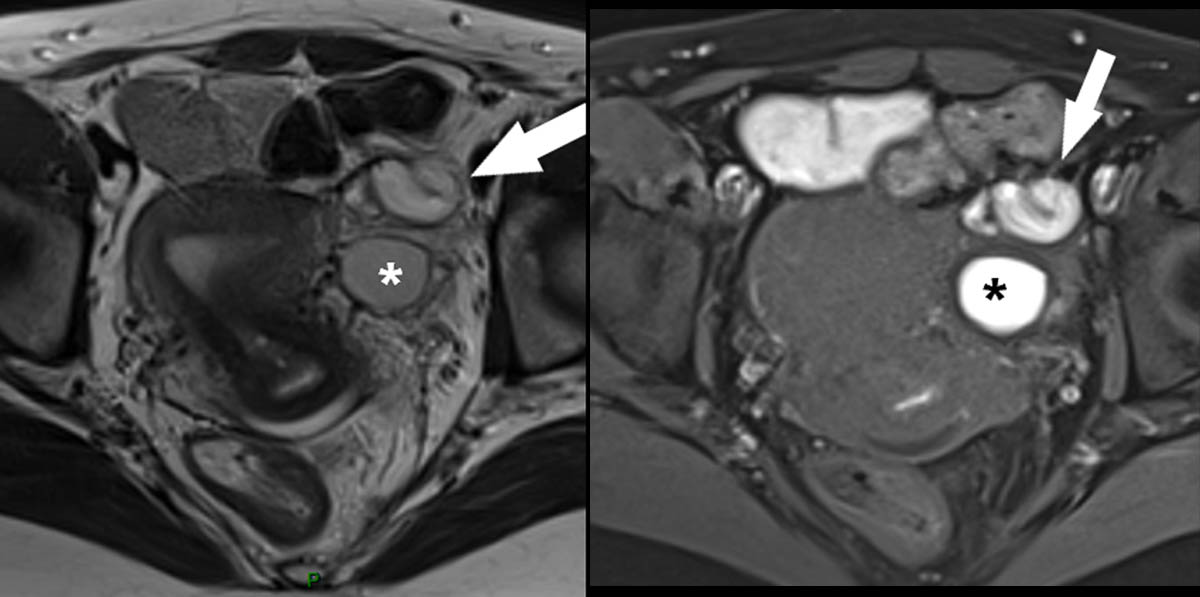
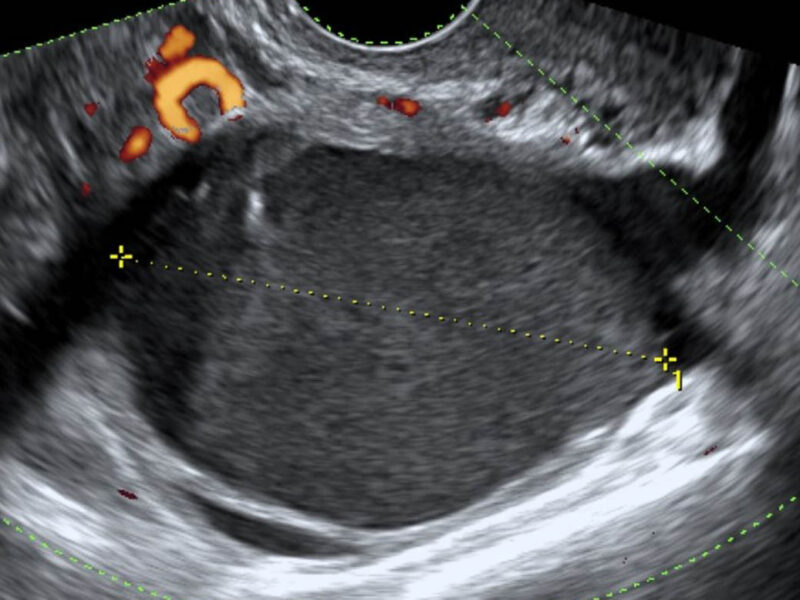
L’endométriose est définie par la prése







Discussion
Aucun commentaire
Commenter cet article