Docteur Imago / Combien de patients infectés par le COVID-19 soignez-vous à l’hôpital Bichat ?
Antoine Khalil / Au 11 mars 2020, nous prenons en charge une cinquantaine de personnes atteintes du COVID-19. La majorité sont hospitalisées au service des maladies infectieuses. Les patients qui arrivent sont des cas suspects ou avérés. Quand les symptômes évoquent le COVID-19, nous demandons un dépistage en laboratoire de virologie. S’il est positif, en fonction de leur état clinique, nous les renvoyons chez eux avec des consignes particulières ou nous les gardons à l’hôpital s’ils ont des comorbidités. Ils sont hospitalisés dans des salles dédiées équipées d’un appareil de radiographie mobile. S’ils ont besoin d’une radio de thorax, on ne les amène pas dans le service d’imagerie.
D. I. / Dans quel contexte utilisez-vous le scanner ?
A. K. / Nous l’employons pour observer l’étendue des lésions pulmonaires chez les patients dépistés positifs au COVID-19. Si le malade va bien sous un litre ou deux litres d’oxygène, nous ne faisons pas de scanner. Mais s’il commence à avoir besoin de plus d’oxygène, nous faisons un scanner de base pour suivre l’évolution.
D. I. / Quels sont les signes évocateurs du COVID-19 au scanner ?
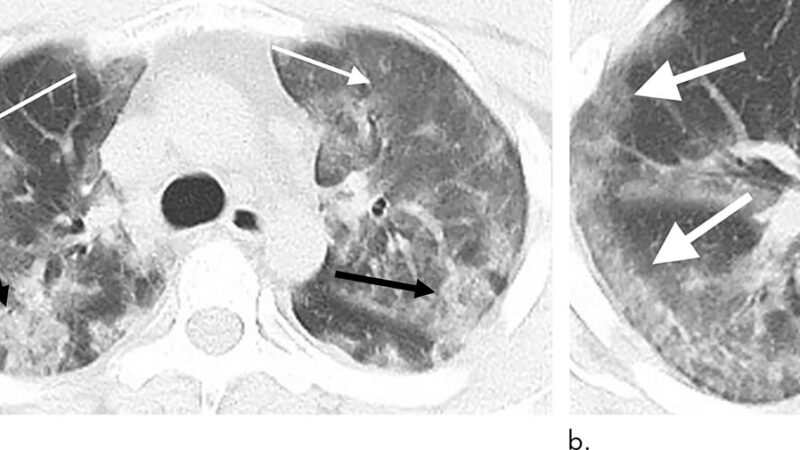
A. K. / Les signes sont des atteintes parenchymateuses sous-pleurales. Elles prédominent aux bases et aux régions postérieures. On observe de la surdensité en verre dépoli jusqu’à la condensation parenchymateuse, en plages ou en nodules. Comme nous sommes dans une période d’épidémie, ces signes sont très évocateurs du COVID-19 avec des symptômes cliniques associés. Mais si nous étions en dehors de l’épidémie, ils ne seraient pas très spécifiques. Ces signes peuvent être présents chez un patient qui vient pour autre chose, il faut donc évoquer la possibilité d’une surinfection au coronavirus. Par exemple, une patiente est venue pour une suspicion d’embolie pulmonaire. Quand nous avons vu le scanner, nous avons fortement suspecté une infection au COVID-19 et la patiente a été testée positive. Une autre patiente était venue pour une pyélonéphrite : sur le scanner, nous avons vu des anomalies à la base du poumon, ce qui nous a alertés. Elle aussi a été testée positive.
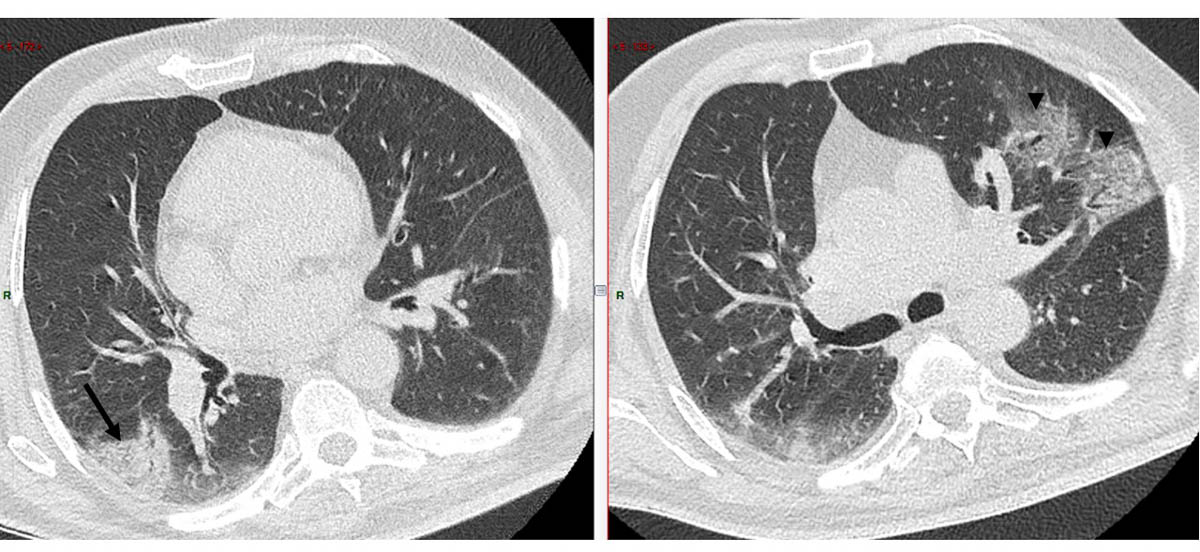
Homme de 83 ans avec toux et fièvre depuis 5 jours. Le scanner montre une condensation alvéolaire lobaire inférieure droite (flèche) et une surdensité en verre dépoli de la lingula (tête de flèche) © A. Khalil / hôpital Bichat - AP-HP
D. I. / Quel est l’état actuel des connaissances sur cette pathologie en imagerie ?
A. K. / On est en train d’apprendre pas mal de choses ; cela ne fait que deux ou trois mois que l’on parle du coronavirus. Il y a des études qui sont publiées, mais elles sont très discutables sur le plan méthodologique. Elles ne sont pas faites à froid, de façon réfléchie. Par exemple, dans le cadre d’une étude menée sur 121 patients, le scanner réalisé dans les deux jours suivant l’apparition des symptômes est normal chez 20 des 36 sujets testés positifs au COVID-19. Un scanner négatif n’élimine pas forcément l’infection. Il est surtout très intéressant pour voir comment évolue la maladie. 5 à 10 jours après le début des symptômes respiratoires, le scanner est positif dans plus de 95 % des cas.
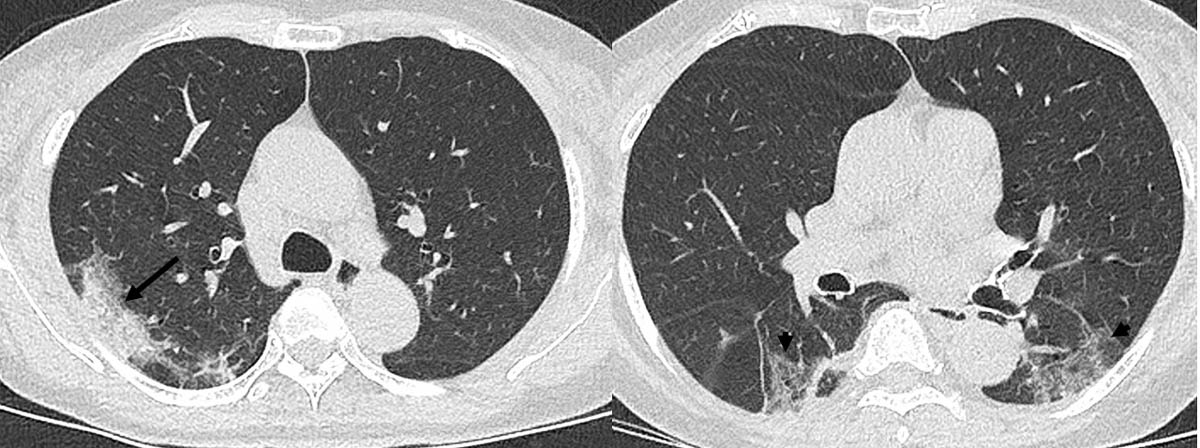
Femme âgée de 72 ans atteinte de fièvre et de toux depuis 6 jours. Le scanner montre une opacité alvéolaire sous-pleurale apicale droite (flèche) et une surdensité en verre dépoli sous-pleurale des deux lobes inférieurs (tête de flèche) © A. Khalil/Hôpital Bichat - AP-HP
D. I. / Comment les équipes se protègent-elles ?
A. K. / Les manipulateurs sont formés à la protection. On les voit tous les jours ou tous les deux jours pour leur communiquer l’évolution des mesures d’hygiène. Ces mesures ne sont pas les mêmes aujourd’hui qu’il y a deux mois. Avant, les personnels au contact des malades portaient une protection complète de type Ebola. Les malades étaient dans des chambres ventilées en négatif, avec des sas. Aujourd’hui, la protection s’est allégée et les malades sont dans des chambres normales. Pour faire une radio thoracique, les manipulateurs portaient des masques FFP2. Maintenant, ils mettent des masques chirurgicaux et, bien sûr, une surblouse et des gants. Ils se frictionnent les mains avec une solution hydroalcoolique (SHA) et se lavent les mains avant et après avoir été au contact du malade. Si les mesures de protection se sont allégées, c’est parce qu’on sait désormais que le virus se transmet par les grosses gouttelettes. Vu que le malade est déjà masqué, il n’y a pas besoin de porter un masque FFP2. À partir du moment où le patient est étiqueté COVID-19 positif et qu’il porte un masque, le risque de contamination est nettement diminué.
D. I. / Comment se coordonnent les équipes à l’hôpital Bichat ?
A. K. / Il y a des réunions tous les jours car la situation évolue d’un jour à l’autre, et même parfois en cours de journée. Les consignes émanent de l’AP-HP. Une cellule d’hygiène rassemble les informations de tous les établissements et homogénéise l’activité sur toute l’AP-HP. Nous sommes un grand centre hospitalier avec deux établissements référence, Bichat et la Pitié-Salpêtrière, où il y a une culture de la prise en charge des infections et des épidémies. L’information circule en permanence. Il y a une réunion de la cellule de crise tous les jours ou tous les deux jours à l’hôpital Bichat avec tous les services concernés : réanimation, urgences, radiologie, virologie, biologie. On voit comment les choses évoluent, comment on peut détacher du personnel, quels services peuvent être fermés pour s’occuper des patients, etc. C’est une gestion au jour le jour.
D. I. / À quel moment les patients positifs quittent-ils l’hôpital ?
A. K. / Les malades qui sortent de l’hôpital doivent continuer à se protéger et à suivre les consignes d’hygiène. En Chine, il y a eu des cas de réinfection. Les premiers malades hospitalisés à Bichat en janvier sont sortis lorsqu’ils étaient complètement guéris, avec un prélèvement négatif. Malheureusement, en l’état actuel des choses, nous ne fonctionnons plus comme ça. Si un malade a passé le cap et qu’il n’a plus besoin d’oxygène, on le renvoie chez lui en lui donnant des consignes d’isolement et de protection envers sa famille. Dans l’état actuel des choses, on ne peut pas tester tout le monde, donc on doit faire des sélections. Si le malade va bien, c’est la clinique qui prime.
D. I. / Les équipes sont-elles suffisamment préparées pour faire face à cette épidémie ?
A. K. / Aujourd’hui, nous faisons les choses dans les règles de l’art. Demain, je ne sais pas. On ne peut pas prédire l’avenir. Nous faisons tout pour être prêts : nous augmentons le nombre de lits de réanimation et les capacités d’accueil des patients. L’objectif principal est de contenir l’épidémie pour ne pas avoir une ruée de patients au même moment. Actuellement, les malades guéris sont remplacés par des malades positifs. Avec 10 000 à 15 000 malades en France, on arrivera à gérer. Il y a des services qui ouvrent pour répartir les patients. À Bichat, on envoie des malades qui n’ont pas le COVID-19 vers d’autres services de réanimation pour pouvoir absorber l’activité COVID-19.
D. I. / Quel est le rôle la Société d’imagerie thoracique dans ce contexte ?
A. K. / La SIT va très bientôt émettre des recommandations. Je prépare une présentation pour que des collègues radiologues de ville puissent identifier le COVID-19. Les éléments seront diffusés en accès libre sur le site de la Société française de radiologie (SFR).
D. I. / De nombreux congrès de radiologie ont été annulés ou reportés. Qu’en est-il de la journée de printemps de la SIT, prévue le 19 juin ?
A. K. / Pour l’instant le congrès est maintenu mais la situation évolue chaque jour, donc nous prendrons une décision définitive au mois d’avril ou mai. Le Congrès européen de radiologie (ECR) a été reporté et je serai présent à Vienne au mois de juillet pour rapporter l’expérience française sur le COVID-19.










Discussion
Aucun commentaire
Commenter cet article