Docteur Imago / Comment s’organisent les équipes du service de radiologie pour prendre en charge les patients COVID ?
Baptiste Aubry / À Bichat, le service de radiologie compte une cinquantaine de manipulateurs radio. Plusieurs fois par semaine, toute l’équipe se réunit avec notre chef de service et l’équipe d’encadrement. Nous avons également un point d’information quotidien transmis par le service communication de notre hôpital sur les nouvelles recommandations, la prise en charge des patients, le nombre de patients hospitalisés, etc. La situation évolue chaque jour et nous adaptons notre fonctionnement en conséquence. Nous avons reçu les premiers patients COVID+ en France et vivons donc cette crise depuis le premier jour. Progressivement, notre activité en radiologie a été modifiée. Aujourd’hui, il n’y a quasiment plus de rendez-vous externes, ni de consultation. Nous avons constaté depuis environ deux semaines que la « bobologie » qui passait en radiologie via les urgences avait diminué de 70 %. Nous pouvons donc nous concentrer sur les vraies urgences et sur l’afflux de patients COVID. Les urgences se sont réorganisées depuis deux semaines, et consacrent désormais 80 % de leur activité au COVID-19, ce qui crée une mobilisation générale de tous les services de notre hôpital.
D. I. / Comment les patients sont-ils pris en charge en imagerie ?
B. A. / Au début, nous faisions beaucoup de radiographies thoraciques car les urgentistes étaient très demandeurs. Cela représentait une énorme charge de travail pour les manipulateurs radio, avec des conditions de protection très strictes, comme pour la radiologie au service des maladies infectieuses et en réanimation. Finalement, ils se sont rendu compte que la radiographie n’était pas l’examen clé. Nous nous sommes donc orientés sur le scanner. La réalisation d’un scanner thoracique sans injection en coupes fines est actuellement indiquée chez les patients ayant un diagnostic suspecté ou confirmé et des signes de gravité clinique (dyspnée, désaturation, etc.) initiaux ou secondaires relevant d’une prise en charge hospitalière. Elle peut également se concevoir chez des patients suspects avec des comorbidités, en attente des résultats de PCR, ou bien en première ligne si les délais et disponibilités de PCR deviennent limitants, ce qui semble se profiler.
D. I. / Y a-t-il des scanners dédiés au COVID ?
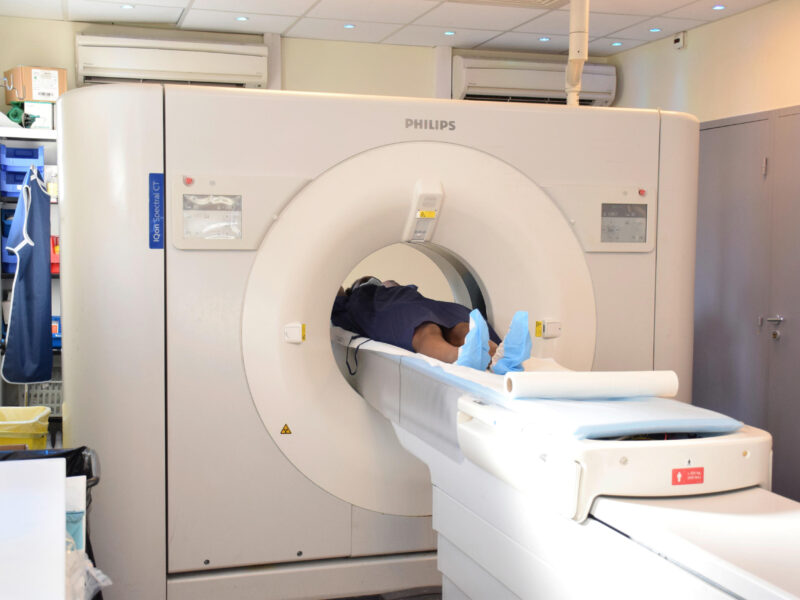
B. A. / Il y a trois scanners à Bichat, dont un est réservé aux patients suspectés ou avérés COVID. En temps normal, ce scanner est utilisé pour l’interventionnel, il est un peu à l’écart du reste du service. Nous avons mis en place un circuit spécifique pour que les patients COVID ne soient jamais en contact avec les autres patients du flux.
« Nous continuons à faire beaucoup de radios au lit pour les patients en réanimation. »
Nous continuons à faire beaucoup de radios au lit pour les patients en réanimation, pour voir comment évolue la pathologie et aussi pour vérifier si les sondes et les cathéters sont correctement placés. C’est une activité épuisante, aussi bien physiquement que psychologiquement, qui pèse de plus en plus sur l’équipe. C’est pourquoi nous avons demandé à notre encadrement de faire tourner le plus de manipulateurs possible sur ce poste. C’est stressant pour pas mal de mes collègues, car ça demande de mobiliser des patients dans des états de santé très instable. De plus, sans nous en rendre compte, nous nous mettons la pression pour être rapides et ne pas en laisser à nos collègues d’après-midi, qui sont déjà sous l’eau. Il faut aussi faire attention à toutes les consignes de protection et de désinfection pour ne pas attraper nous-mêmes le COVID-19.
D. I. / Combien de scanner faites-vous chaque jour ?
B. A. / Actuellement, nous en faisons une cinquantaine par jour sur le scanner COVID. L’activité est montée crescendo. Au début nous ne faisions que du scanner COVID l’après-midi, puis sur toute la journée, de 8 heures à 21 heures. Maintenant, nous en faisons aussi la nuit. Vendredi dernier, nous avons fait 15 scanners COVID de 23 heures à 2 h 30 pour des patients des urgences suspi-COVID. Notre scanner est en surrégime, il y a énormément de travail. Il y a une bonne coordination avec l’équipe du brancardage, qui se retrouve également fortement impactée par l’acheminement de ces patients chez nous.
D. I. / Comment se déroulent les examens de scanner ?
B. A. / Notre chef de service a mis en place un protocole avec un ingénieur d’application. L’objectif est de faire un scanner thoracique sans injection, avec un produit dose longueur (Dose Length Product, DLP) inférieur à 100 car nous serons sûrement amenés à refaire des examens scanographiques aux patients dépistés positifs pour suivre l’évolution de la maladie. Pour réaliser un scanner, nous fonctionnons en binôme, manip-manip ou manip-infirmière. Nous avons une infirmière à plein temps dans notre service qui, en temps normal, est sur les postes interventionnels. Avec cette prise en charge COVID, elle joue un rôle clé. Elle est présente de 8 heures à 16 heures quasiment à 100 % sur l’activité COVID. Il y a un manipulateur à la console pendant qu’un autre, ou l’infirmière, installe le patient dans la machine. Pour se protéger, tout le personnel du service de radiologie porte un masque chirurgical toute la journée depuis 2 semaines. Quand nous faisons un scanner à un patient, nous revêtons également une charlotte, des lunettes, une surblouse et des gants.
D. I. / Un cas ou un épisode vous a-t-il particulièrement marqué ?
B. A. / Il y a quelques jours, nous avons pris en charge une patiente d’une trentaine d’années arrivée aux urgences avec une dyspnée. Nous lui avons fait un angioscanner pour rechercher une potentielle embolie pulmonaire. Elle avait été testée négative au COVID-19 ; elle est donc passée par le circuit normal du scanner, sans masque. Sur les coupes de scanner, nous avons vu des signes qui ont tout de suite fait penser au COVID. Nous lui avons mis un masque immédiatement. Par la suite, elle a été testée positive et a été admise en réanimation. Heureusement, je portais un masque et mon collègue agent hospitalier aussi, mais cette situation nous a mis en difficulté. Maintenant, tous les patients qui viennent des urgences portent un masque, qu’ils soient testés positifs ou négatifs. Les tests de virologie produisent environ 25 % de faux négatifs, qui se révèlent ensuite positifs au scanner. Il faut toujours rester vigilant.
D. I. / Quel est le profil des patients suspectés et avérés COVID ?
B. A. / Il y a tous les âges. Les patients hospitalisés ont une cinquantaine d’années en moyenne. Au scanner, les patients que nous voyons passer ont entre 20 et 90 ans.
« Les patients au scanner ont entre 20 et 90 ans. »
En réanimation, il y a pas mal de patients qui ont une trentaine d’années. 80 % des patients en réanimation sont intubés et ventilés, et certains ont même besoin d’une oxygénation par membrane extracorporelle (ECMO).
D. I. / Avez-vous suffisamment de masques de protection ?
B. A. / Au début il y a eu des vols de masques. Plus de 2000 ont disparu à Bichat. Ça a été très problématique en février. Sur toute l’AP-HP, 12 000 masques ont été volés. À cause de ces vols et de la pénurie, il a fallu instaurer un rationnement qui est toujours en cours. Les masques sont sous clé dans le bureau des cadres mais nous pouvons demander leur changement toutes les 4 heures comme le préconisent les recommandations officielles. Quant au gel hydroalcoolique, que nous utilisons en grande quantité, nous n’avons pas encore connu de pénurie pour l’instant, mais nous restons vigilants.
D. I. / Y a-t-il des personnels malades dans votre service ?
B. A. / Pas jusqu’à maintenant. On touche du bois. Vu le nombre de patients que nous voyons, nous avons de la chance. Il y a eu quelques doutes : trois agents ont passé des tests COVID qui se sont révélés négatifs.
D. I. / Quelle est l’atmosphère dans le service ?
B. A. / À Bichat, nous avons une culture des maladies infectieuses car c’est un centre de référence. Certains de mes collègues qui sont là depuis 30 ans ont connu le SIDA, Ebola, le SRAS et le virus H1N1. Malgré tout, quand les premiers patients atteints sont arrivés, il y a eu de l’inquiétude chez certains personnels qui devaient faire des radios au lit. Je les comprends. C’était nouveau, nous ne connaissions pas du tout ce virus. Maintenant, notre activité tourne à 80 % autour de ça, le COVID est devenu notre quotidien.
D. I. / Savez-vous comment va évoluer l’organisation dans les prochains jours ?
B. A. / Nous allons probablement dédier un deuxième scanner au COVID cette semaine, tellement l’activité augmente. Nous envisageons aussi de mobiliser le scanner du service de médecine nucléaire qui est couplé à une gammacaméra. Des étudiants manipulateurs radio viennent nous aider depuis la fermeture de leur institut de formation. Des manips du privé pourraient aussi venir en renfort chez nous. En attendant, nous venons d’avoir le renfort de nos collègues du service d’explorations fonctionnelles. Nous utilisons toutes les ressources disponibles.










Discussion
Aucun commentaire
Commenter cet article