Mardi 17 mai 2016. Au niveau – 2 de l’hôpital François-Mitterrand de Dijon (Côte-d’Or), Aurélie est installée sur la table d’examen d’une salle de radiologie interventionnelle. Elle est venue faire traiter ses varices par radiofréquence endoveineuse sous échographie. La technique est pratiquée depuis 2 à 3 mois dans ce CHU. Elle est devenue le gold standard de la Haute Autorité de santé (HAS) et de la Société européenne de chirurgie vasculaire pour la prise en charge des varices.
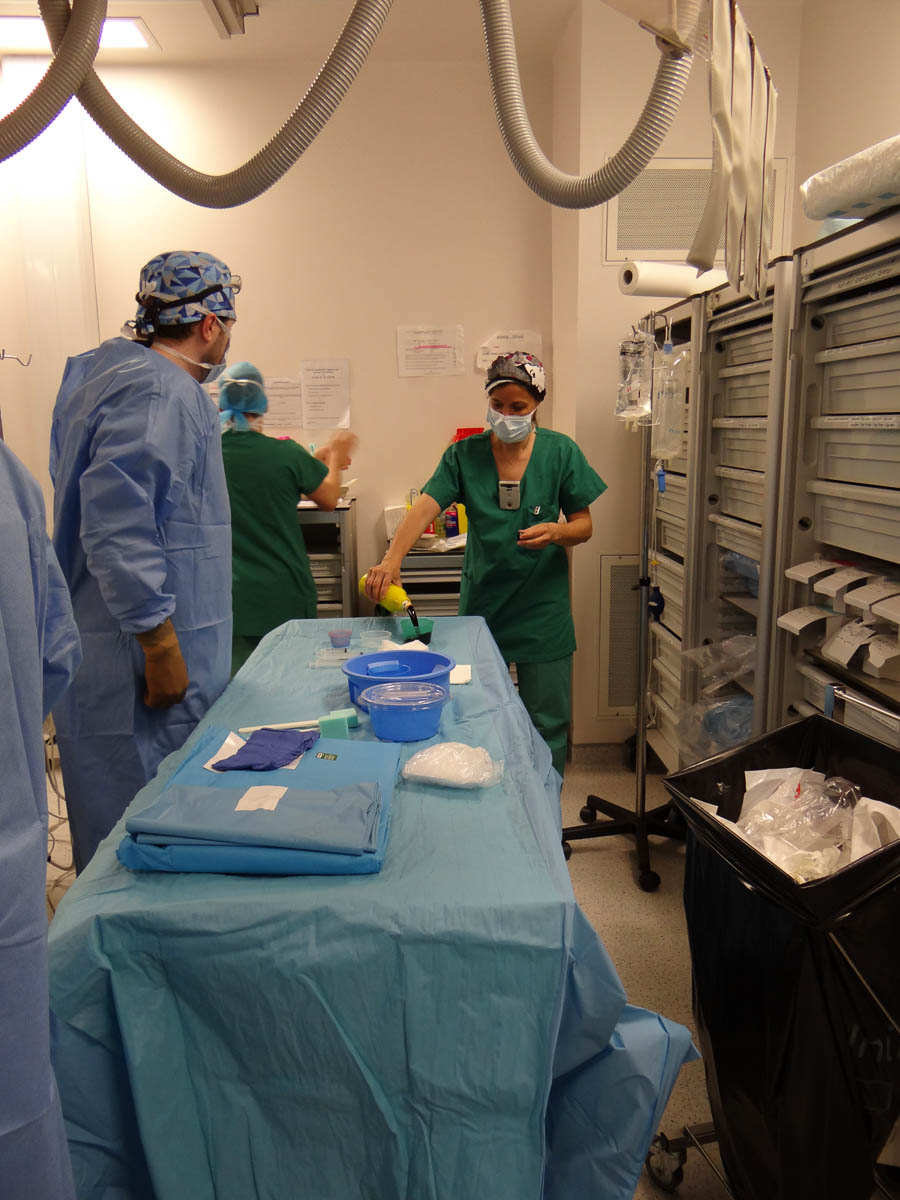
Avant l’intervention, les manipulateurs préparent la salle, dont la table stérile. © V. F.
Incontinences de la veine grande saphène
Nicolas Falvo, l’angiologue, arrive dans le service. Il rejoint Romaric Loffroy, le radiologue interventionnel avec lequel il va mener l’intervention. Leur collaboration se déroule dans la bonne humeur. « Nicolas Falvo reçoit les patientes en Doppler et décide du traitement en radiofréquence lorsque la bonne indication se pose », explique Romaric Loffroy. Quelle indication ? Les incontinences de la veine grande saphène, responsables des varices des membres inférieurs.
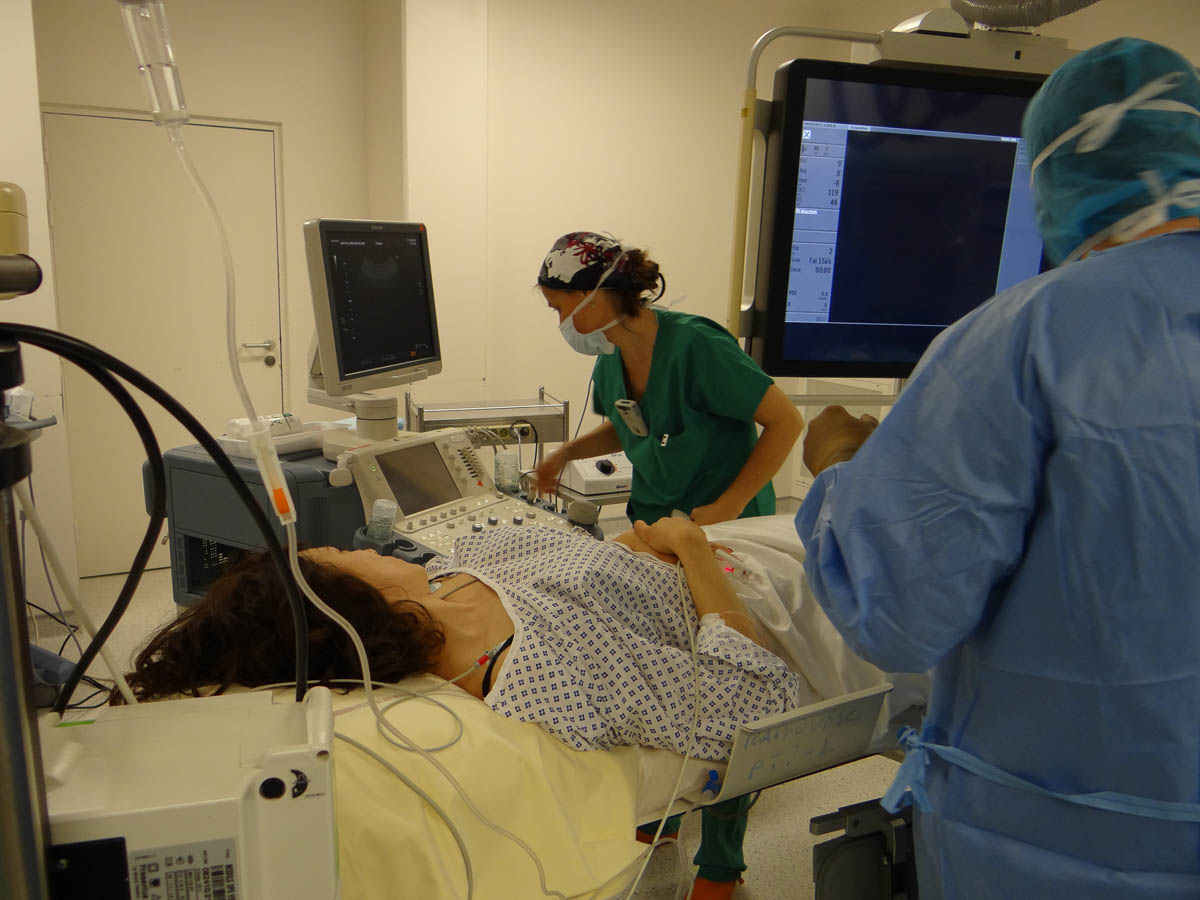
Nathalie Clinard, manipulatrice, règle l’échographe. © V. F.
En ambulatoire sous anesthésie locale
« Nous travaillons dans une ambiance de type bloc opératoire, comme le recommande la HAS, poursuit l’angiologue. Mes confrères en ville ont difficilement accès à la technique car difficilement accès aux blocs opératoires. Les chirurgiens vasculaires, en général, hésitent à la mettre en œuvre car il faut bien s’y connaître en échographie. Ils préfèrent faire des strippings chirurgicaux », affirme-t-il. Le stripping, ou crossectomie-éveinage, est une intervention invasive et douloureuse, qui nécessite une anesthésie générale ou une péridurale. « Le traitement par radiofréquence se réalise en ambulatoire sous anesthésie locale. Il ne laisse pas de cicatrice, pas d’hématome et n’entraîne pas d’arrêt de travail, reprend Nicolas Falvo. De plus, son efficacité est reconnue sur le long terme, avec un taux de récidive à 5 ans moins élevé qu’en chirurgie. » En revanche, il prend du temps. « Il faut compter 45 minutes », précise le médecin.
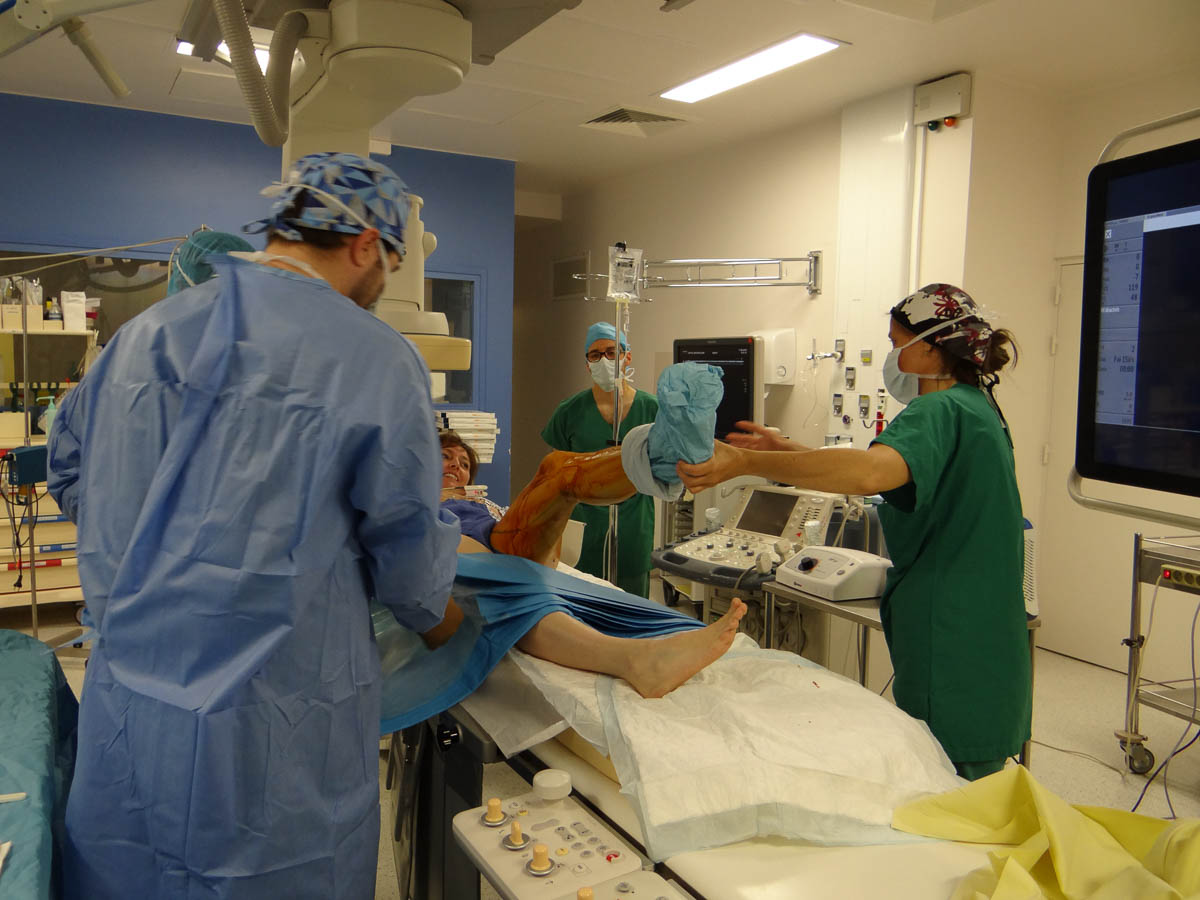
La jambe est badigeonnée de solution antiseptique puis recouverte d’une capote stérile. © V. F.
Ambiance de bloc
Deux manipulateurs, deux étudiantes manipulatrices et les deux médecins s’activent auprès de la patiente. Habillage stérile des médecins, préparation de la table stérile en respectant toutes les règles d’hygiène… Les deux médecins procèdent au marquage de la veine. Badigeonnée de povidone iodée (Bétadine®), la jambe est balayée par la sonde d’échographie. Cette dernière, réglée en amont par les manipulateurs, est recouverte d’une capote stérile pour repérer la veine à soigner. La procédure est longue, minutieuse. Nathalie, la manipulatrice, parle à la patiente afin qu’elle oublie le geste. Quentin, manipulateur, prépare une injection de midazolam chlorhydrate (Hypnovel®) pour l’aider à se relaxer.
La jambe est balayée par échographie pour repérer la veine à soigner. © V. F.
120 °C dans la veine
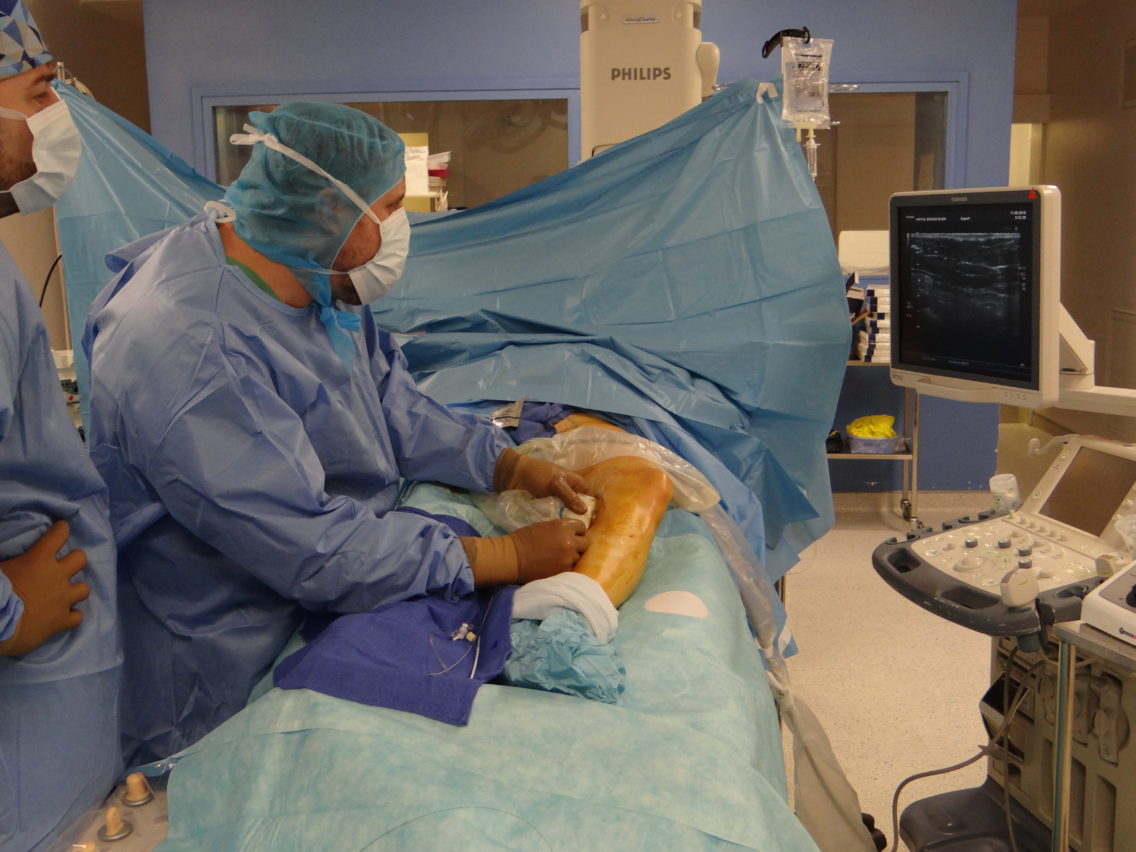
L’angiologue taquine lui aussi la patiente pour l’aider à se détendre. L’anesthésie locale est réalisée. Le radiologue introduit le désilet dans la veine grande saphène par ponction directe. Ensuite, il monte le cathéter de radiofréquence. Ce dernier est muni d’une sonde circonférentielle de 7 cm, qui doit prodiguer dans la veine une chaleur de 120 °C de manière homogène. Dès qu’il est en place, les soignants pratiquent une anesthésie locale par tumescence. Elle est réalisée à l’aide de sérum physiologique froid et de lidocaïne chlorhydrate monohydrate (Xylocaïne®) réfrigérée, introduits dans l’injecteur automatique par les manipulateurs. Sous contrôle échographique, l’angiologue protège les tissus situés autour de la veine avec ces deux liquides qui absorbent l’excès de chaleur et empêchent les brûlures cutanées.
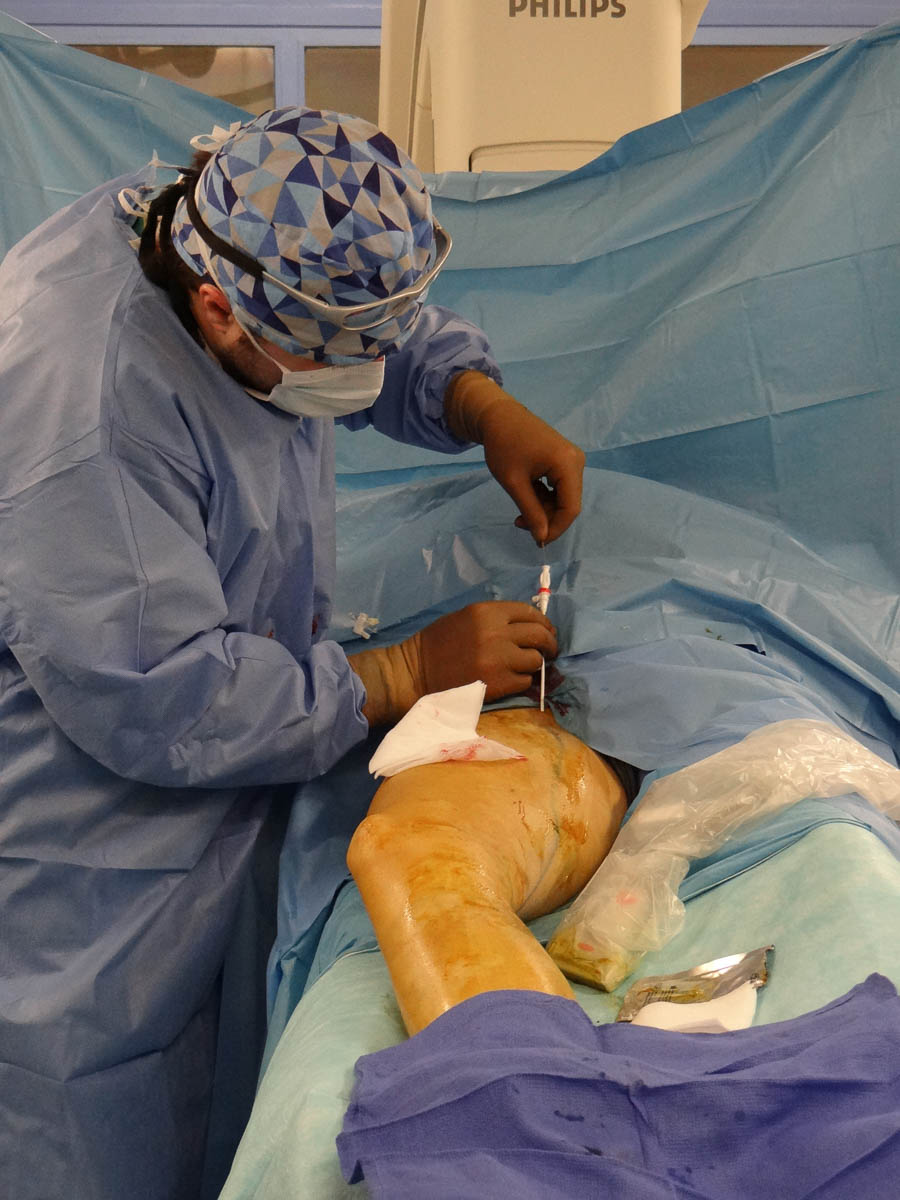
Le radiologue introduit le désilet dans la veine grande saphène par ponction directe. © V. F.
Maintien du stock
En cours d’intervention, le manipulateur note les injections réalisées et les numéros de lot des produits utilisés. Il indique sur une feuille le matériel pris dans les réserves (sondes, désilets, etc.) en collant les étiquettes. Cette précaution permettra au cadre de service de commander les produits manquants. À mesure que les produits sont utilisés, les manipulateurs vont en réserve pour ne jamais manquer de stock. La patiente suivante est arrivée. Jennifer, étudiante en troisième année, l’accueille et lui pose une voie d’abord.
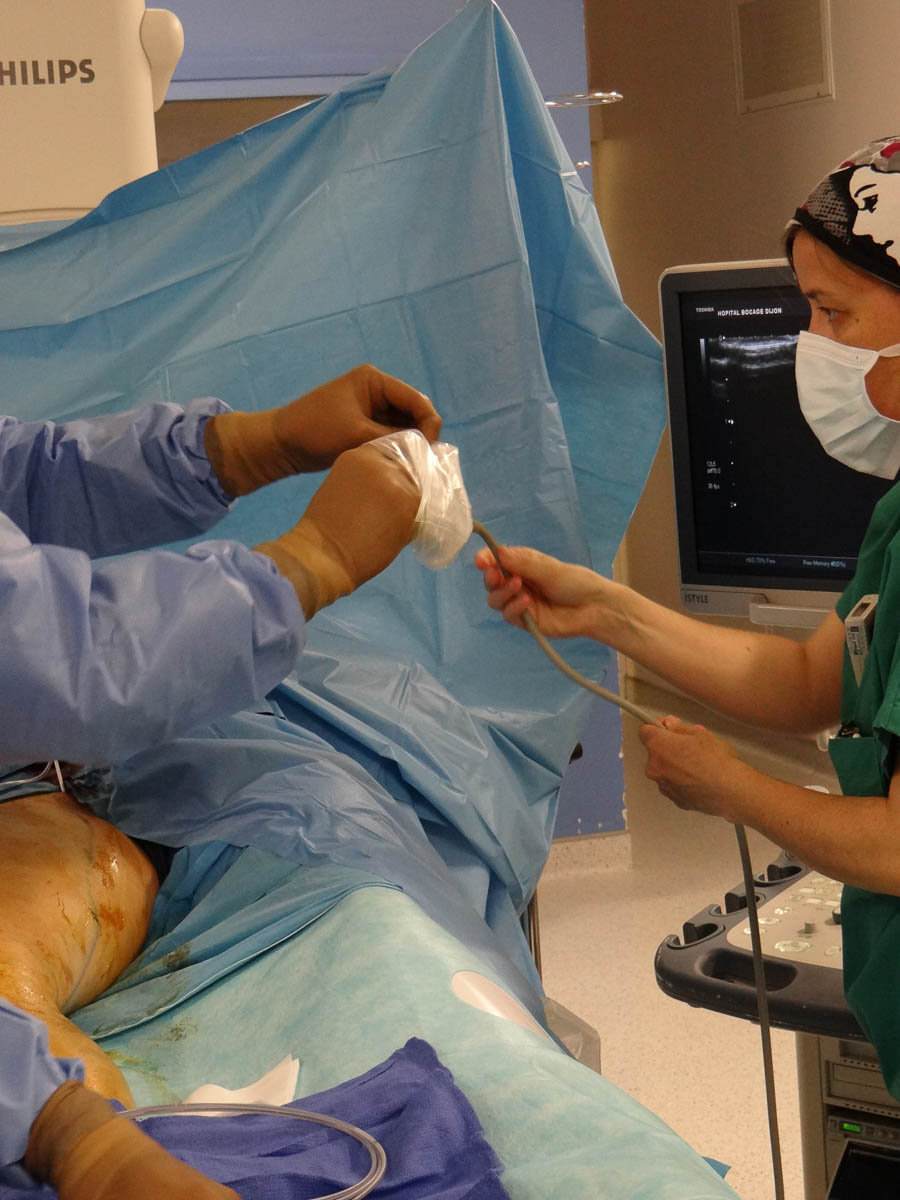
Nathalie Clinet intervient pour changer la protection stérile de la sonde. © V. F.
Des cycles de 20 secondes
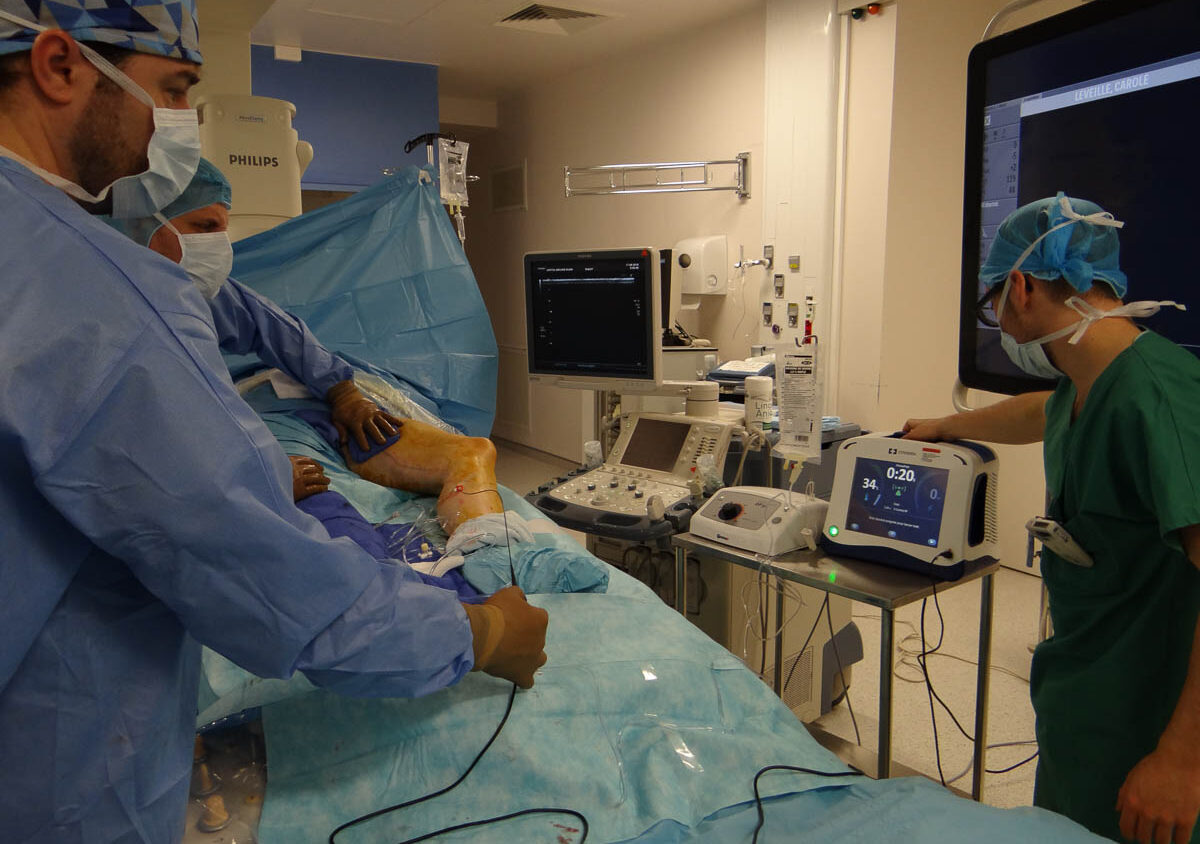
La première intervention se poursuit. La tumescence est vérifiée et complétée avant que la radiofréquence ne soit réalisée. La moindre brûlure entraîne l’arrêt du traitement et l’injection de liquides réfrigérés. « Pendant la radiofréquence, nous appuyons sur la veine à la peau au niveau de la sonde pour que les parois de la veine se collabent sur le cathéter de radiofréquence. Ainsi, nous protégeons les structures environnantes, décrit Romaric Loffroy. Nous traitons par cycles de 20 secondes. Nous devons descendre en dessous de 15 watts. Plus la veine est grosse, plus nous faisons de cycles. Sur la partie proximale, nous faisons deux cycles de 20 secondes sur les 14 premiers centimètres, puis nous ne faisons plus qu’un cycle. »
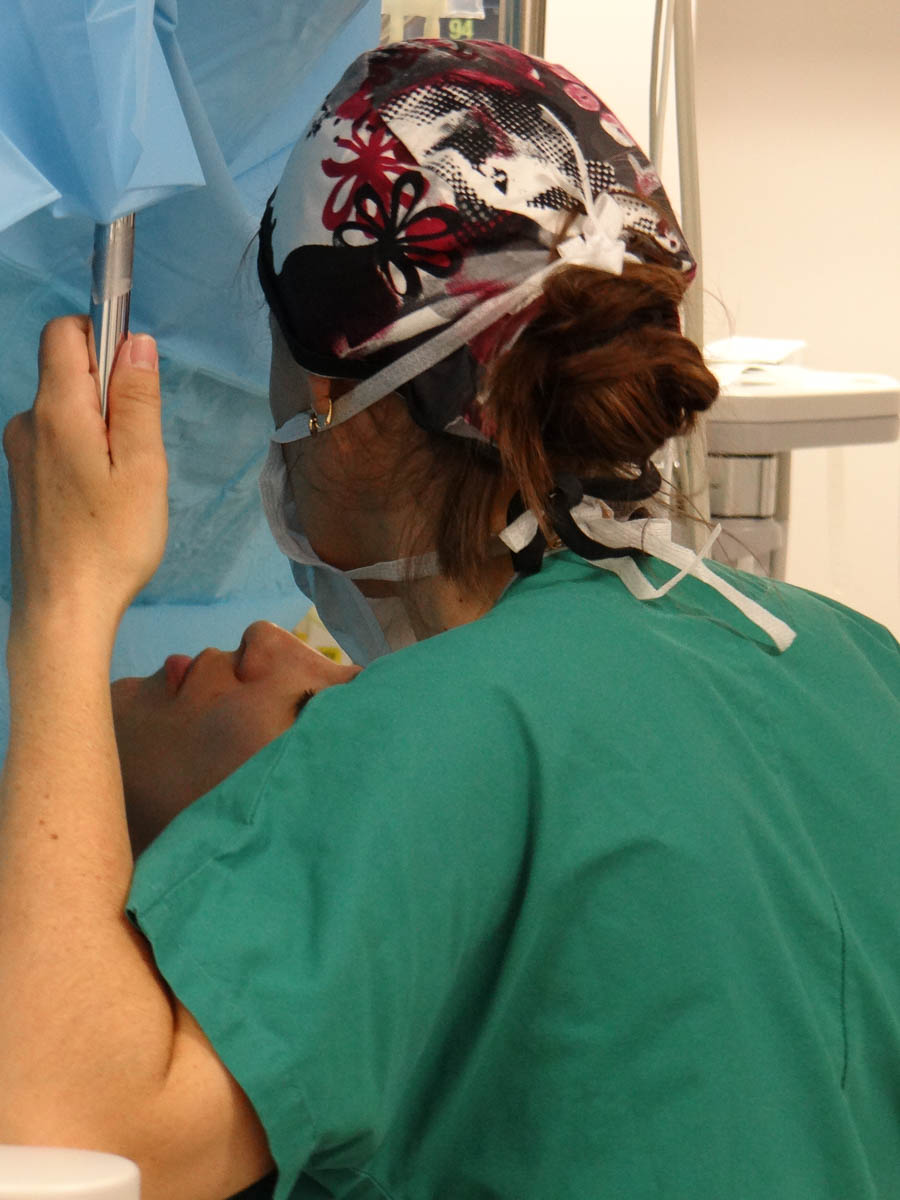
Les manipulateurs ont aussi pour mission de rassurer les patientes. © V. F.
Une heure en salle de réveil
Il faut ensuite attendre que la sonde refroidisse avant de la retirer. La veine est ainsi brûlée et se sclérose. Des pansements sont posés, la peau est nettoyée. Quentin injecte un anticoagulant. La manipulatrice pose deux bas de contention l’un sur l’autre sur la jambe et emmène la patiente en salle de réveil. Elle y reste durant une heure. Elle pourra repartir avec l’accord de Nicolas Falvo, qui la reverra en consultation le vendredi suivant.
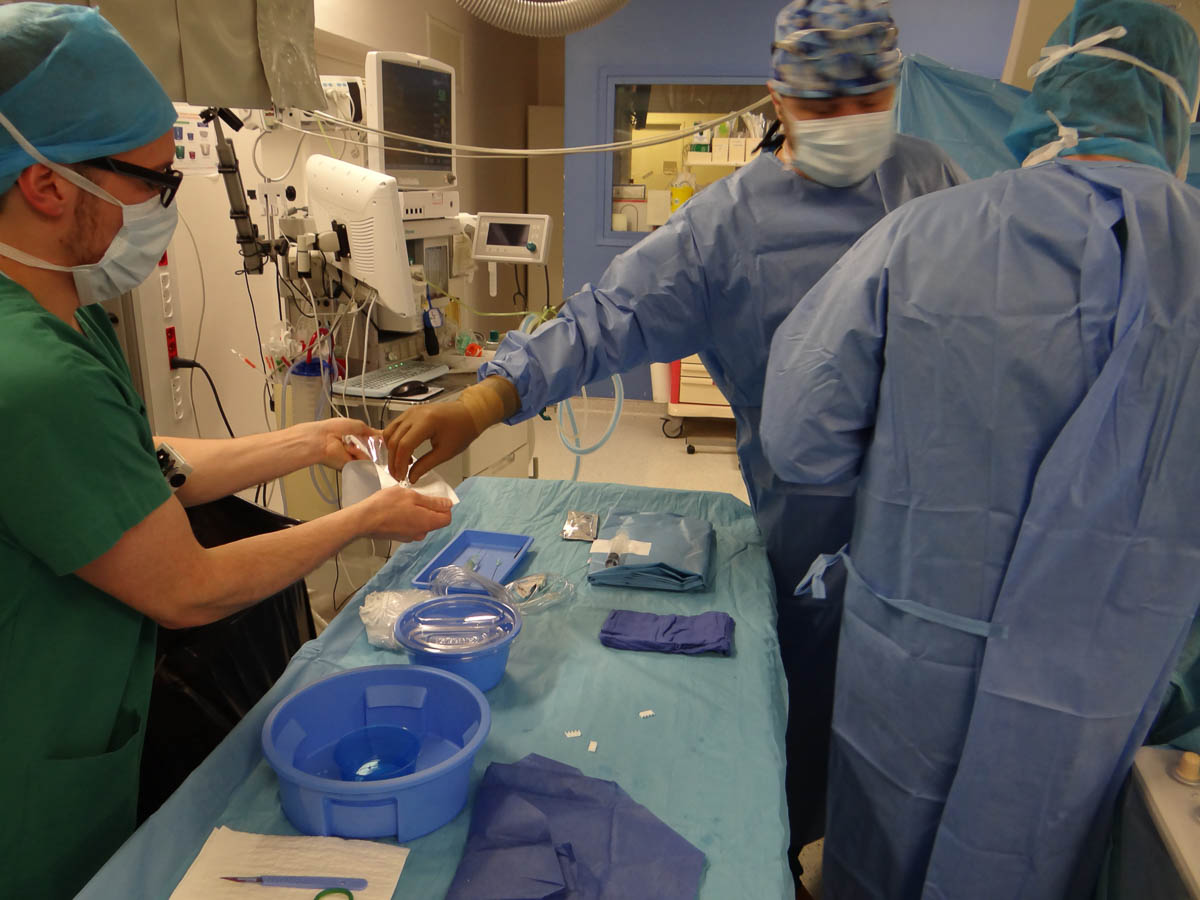
En cours d’intervention, les manipulateurs s’assurent que le matériel ne manque pas. © V. F.
Un seul médecin et les manips
La salle est nettoyée. La deuxième patiente de la journée est prête. Elle porte une blouse stérile. Les électrodes sont mises en place et la salle préparée pour l’intervention. Les manipulateurs s’activent. « Nous avons le même rôle que pour toute procédure interventionnelle. Nous préparons la patiente, l’installons et lui parlons au cours de l’intervention », explique Nathalie Clinard, manipulatrice. « Nous aidons beaucoup le médecin, nous sommes complémentaires », commente Quentin. La procédure recommence. « Ce traitement par radiofréquence enlève 90 % des varices, le complément est fait par échosclérose. Le but, à terme, est que le radiologue interventionnel ou l’angiologue interventionnel fasse l’intervention seul, avec l’aide des manipulateurs. Les radiologues et angiologues deviennent des thérapeutes et, demain, les manipulateurs feront du diagnostic », prédit Nicolas Falvo.
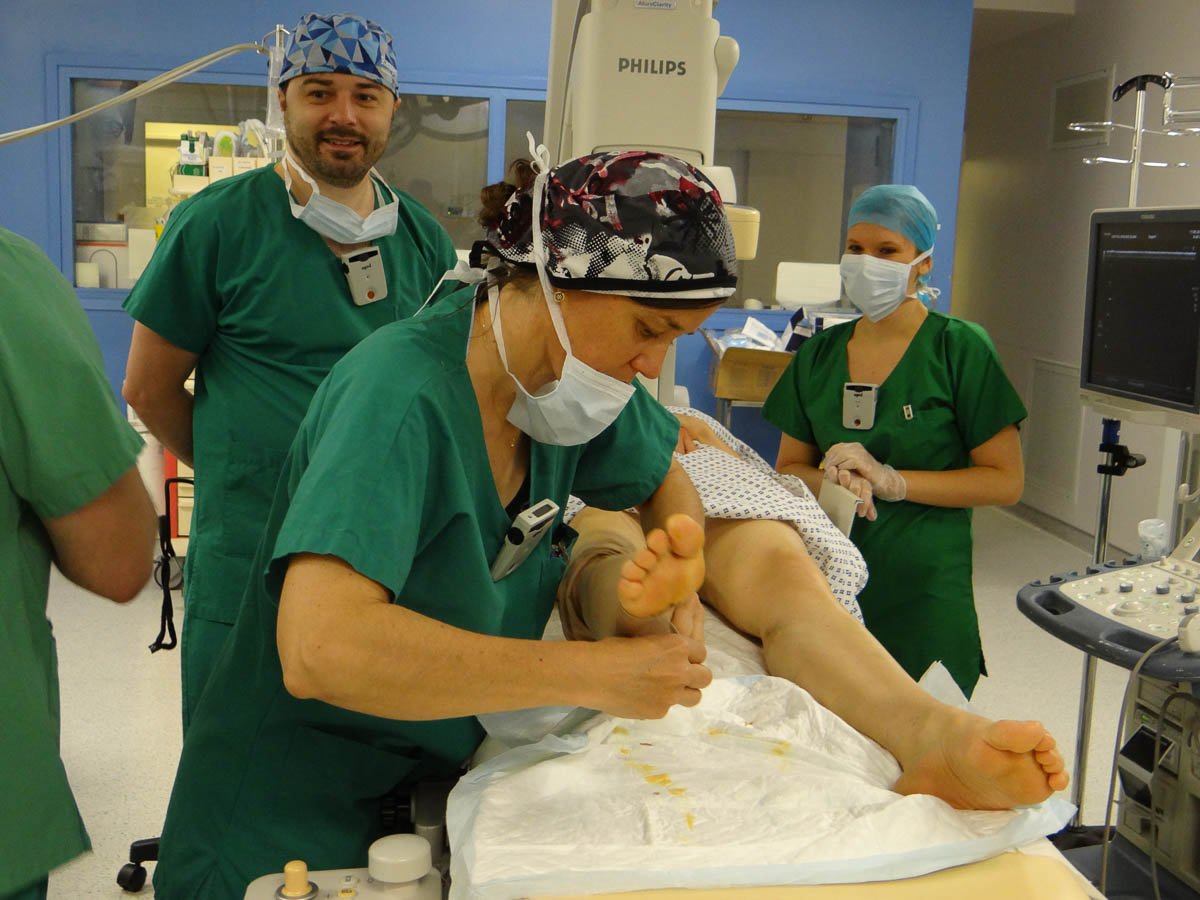
Après l’intervention, la manipulatrice Nathalie pose deux bas de contention sur la jambe de la patiente. © V. F.








Discussion
Aucun commentaire
Commenter cet article