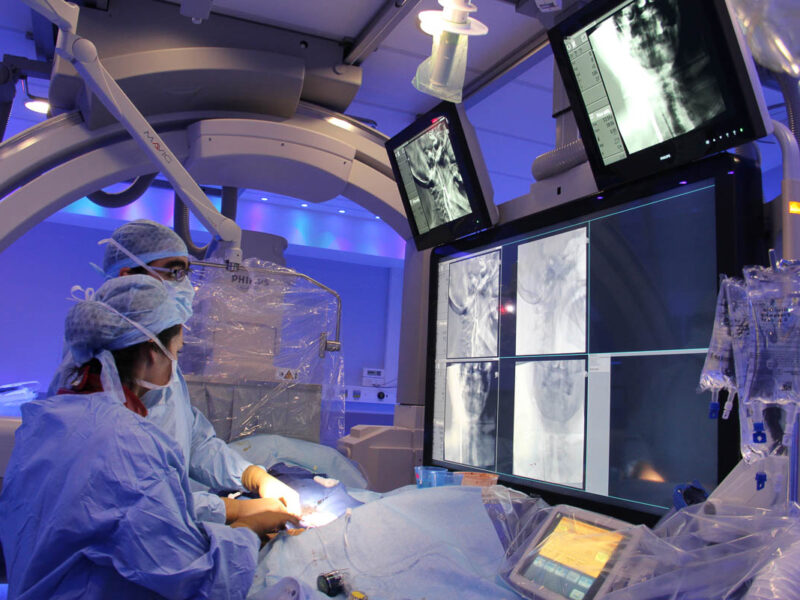
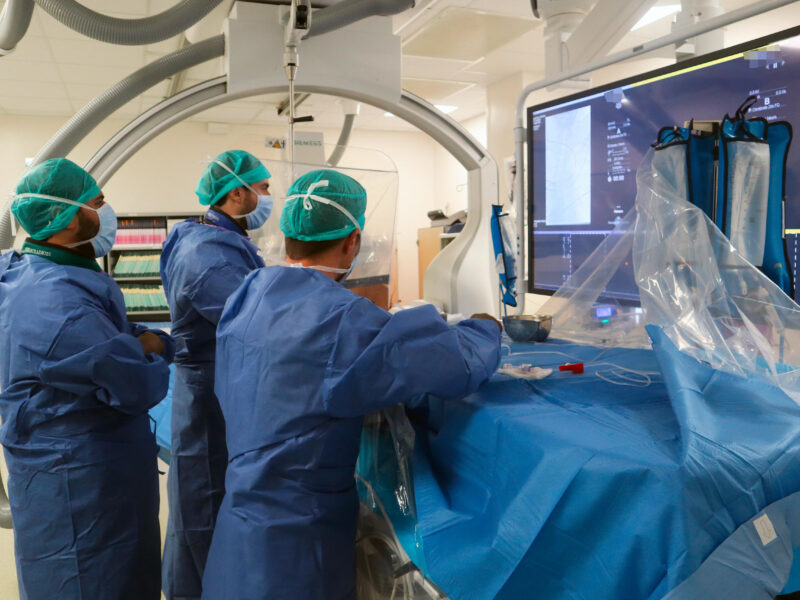
La thrombectomie mécanique, révolution thérapeutique
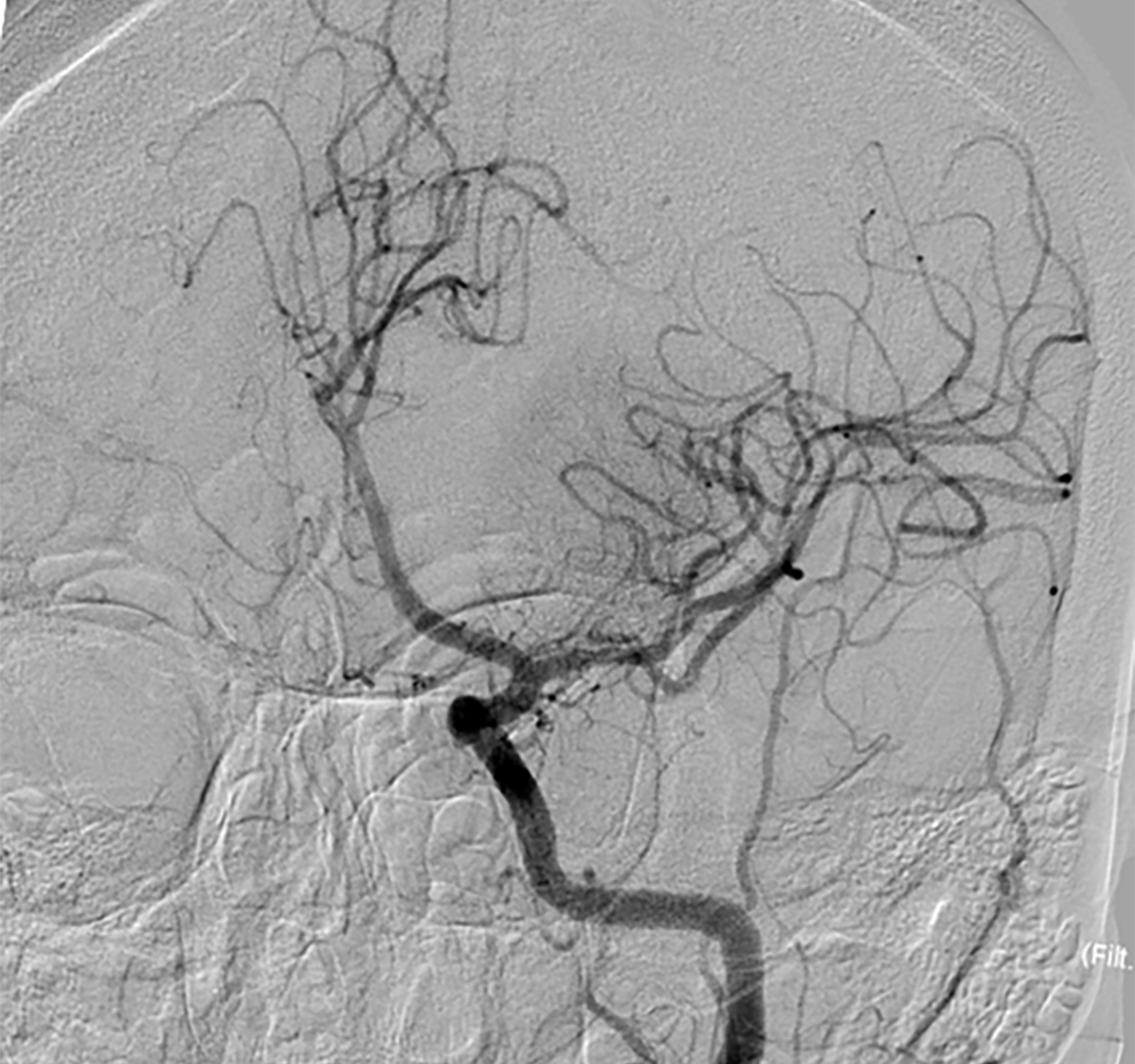
L’accident vasculaire cérébral (AVC) ischémique est la principale cause de handicap acquis dans le monde, et l’une des causes majeures de mortalité [1] Le risque de décès ou de handicap sévère est d’autant plus important chez les patients présentant une occlusion vasculaire « proximale ». Le terme désigne une occlusion vasculaire des segments cisternaux des artères du polygone de Willis, de la terminaison carotidienne, de la carotide cervicale ou du tronc basilaire) [2].
Les filières se sont organisées pour permettre l’accès à la thrombolyse pour tous
Le principal facteur pronostic de bonne récupération fonctionnelle est la précocité de la restauration de la perfusion cérébrale, par recanalisation de l’artère occluse (« Time is Brain », « the golden hour »). Depuis les années quatre-vingt-dix et la validation de la thrombolyse intraveineuse dans l’AVC ischémique [3], les filières de soins neurovasculaires n’ont eu de cesse de s’organise









Discussion
Aucun commentaire
Commenter cet article