À la Fondation Adolphe de Rothschild, dans le XIXe arrondissement de Paris, il est environ 9h30 lorsque les pompiers amènent un patient âgé de 61 ans. L’homme présente des troubles de l’articulation et un déficit hémicorporel, les signes d’un possible accident vasculaire cérébral (AVC). Allongé sur un brancard, il est conduit au deuxième sous-sol pour passer une IRM. Lors d’un AVC ischémique, 1,9 million de neurones meurent à chaque minute. Le temps est compté. Radiologues diagnostique et interventionnel, neurologues, infirmières, anesthésistes et manipulateurs radio entament alors une chorégraphie millimétrée.
Une IRM et un examen clinique
Premier mouvement : un bilan complet du cerveau et de ses vaisseaux au service d’imagerie. Grâce à différentes séquences IRM, les radiologues et neurologues peuvent identifier l’existence d’une occlusion artérielle à l’origine de l’AVC, la zone du cerveau qui est ischémiée de manière quasi-irréversible et la zone qui est hypoperfusée mais encore récupérable.
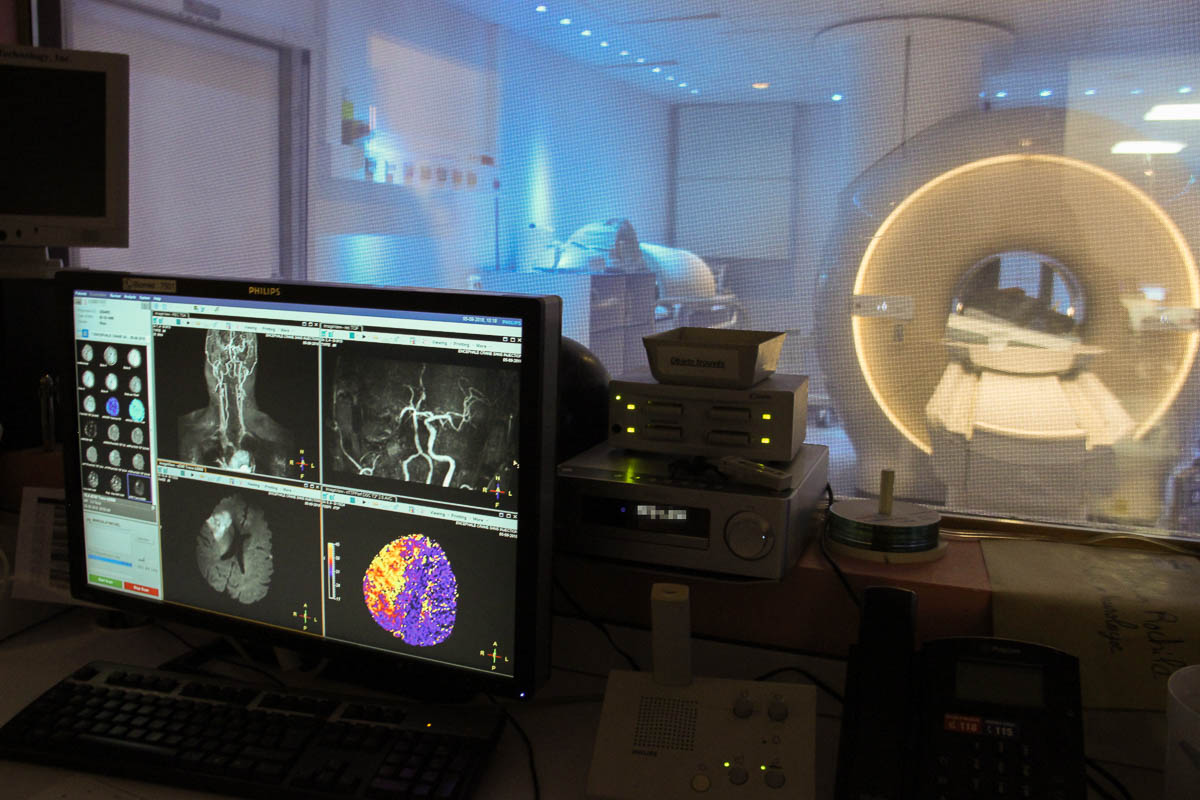
Grâce à différentes séquences IRM, les radiologues et neurologues peuvent identifier l’existence d’une occlusion artérielle à l’origine de l’AVC. ® C. F.
L’IRM terminée, le neurologue vasculaire Michael Obadia procède à un nouvel examen clinique. La communication est compliquée car le patient, d’origine vietnamienne, ne comprend pas bien le français. Sa fille, âgée d’une vingtaine d’années, tient le rôle d’interprète. Elle traduit les instructions et les questions du neurologue : « Est-ce que vous voyez une main bouger, demande Michael Obadia. Vous pouvez lever le bras ? Attrapez la main qui bouge. » Grâce à cette évaluation clinique, le neurologue établit le score NIHSS pour estimer la gravité de l’AVC. Celui du patient est à 8, ce qui indique un AVC modéré… du moins pour l’instant, car la situation peut s’aggraver à tout moment.
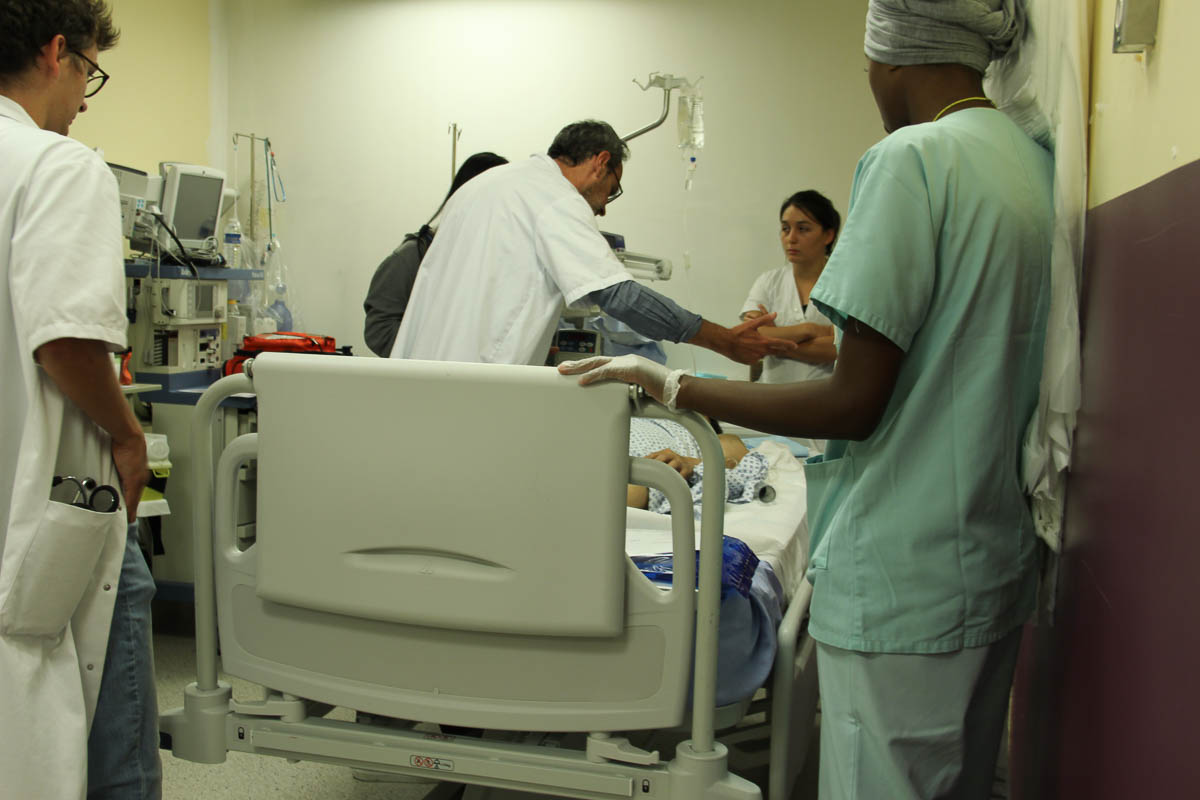
Grâce à une évaluation clinique, le neurologue Michael Obadia établit le score NIHSS pour estimer la gravité de l’AVC. ® C. F.
Occlusion en tandem
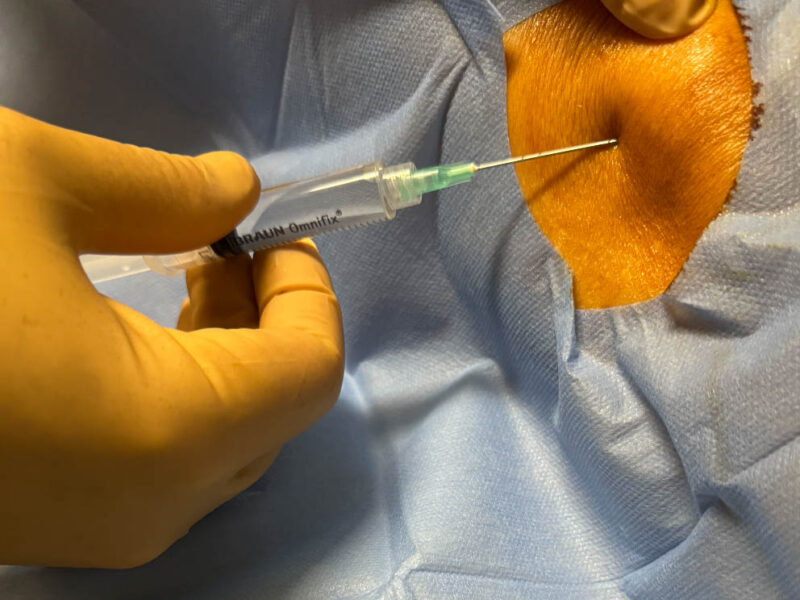
L’IRM a rendu son verdict. Elle révèle à la fois une occlusion de la carotide interne droite et de l’artère sylvienne droite. Cette occlusion en tandem est un sous-type d’AVC particulièrement grave et difficile à traiter. À la lumière de ces résultats, le neurologue vasculaire s’entretient avec le radiologue diagnostique Julien Savatovsky et le radiologue interventionnel Robert Fahed pour décider de la marche à suivre. Ils optent pour un traitement de recanalisation. À 10h15, l’infirmière prépare l’injection intraveineuse d’altéplase pour tenter de dissoudre le caillot. Elle sera suivie d’une thrombectomie. Cette combinaison est particulièrement efficace pour traiter l’AVC ischémique.

Après l'IRM, l’infirmière prépare l’injection intraveineuse d’altéplase pour tenter de dissoudre le caillot. © C. F.
Un patient « modèle »
Le patient passe au bloc de neuroradiologie interventionnelle, où l’équipe d’anesthésie le prend en charge. L’homme est calme et coopérant. Un cas rare, selon les soignants. « En général, les personnes qui font un AVC sont désorientées et agitées. Lui ne bouge pas du tout », constate Morgan, le manipulateur radio. L’anesthésie générale ne sera donc pas nécessaire. Le patient est simplement sédaté pour éviter qu’il ait mal et qu’il bouge. Il restera conscient durant toute l’intervention.
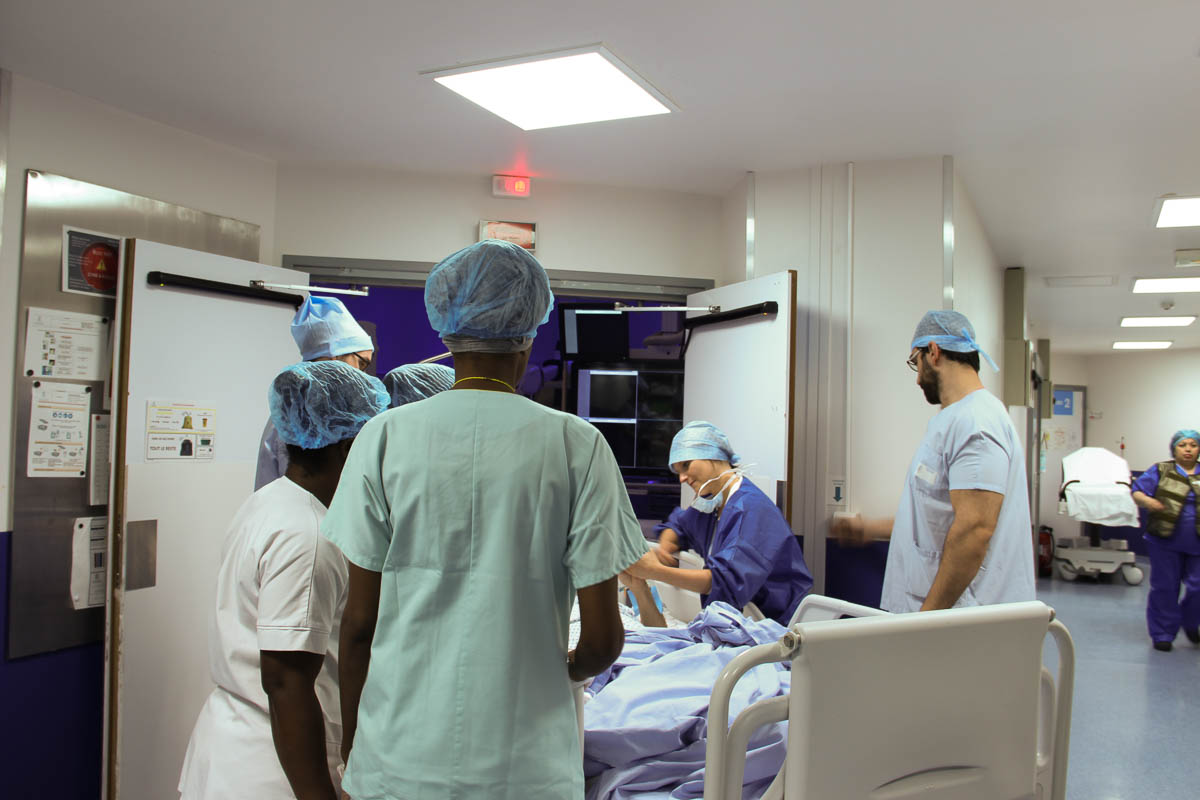
Le patient est transféré au bloc de neuroradiologie interventionnelle, où l’équipe d’anesthésie le prend en charge. © C. F.
Comme des poupées russes
À la fondation Rothschild, établissement de santé privé d’intérêt collectif, neuf neuroradiologues interventionnels sont habilités pour réaliser des thrombectomies. Ce jour-là, c’est Robert Fahed qui mène la danse, assisté de deux internes, Solène Hebert et Guillaume Charbonnier. À 10h32, l’intervention débute. Pour aller au contact du caillot, la procédure requiert une stratégie d’approche minutieuse, à l’aide de différents types de cathéters de plus en plus fins, que l’on insère l’un à l’intérieur de l’autre, comme des poupées russes, de manière à progresser jusqu’à atteindre le site d’occlusion.
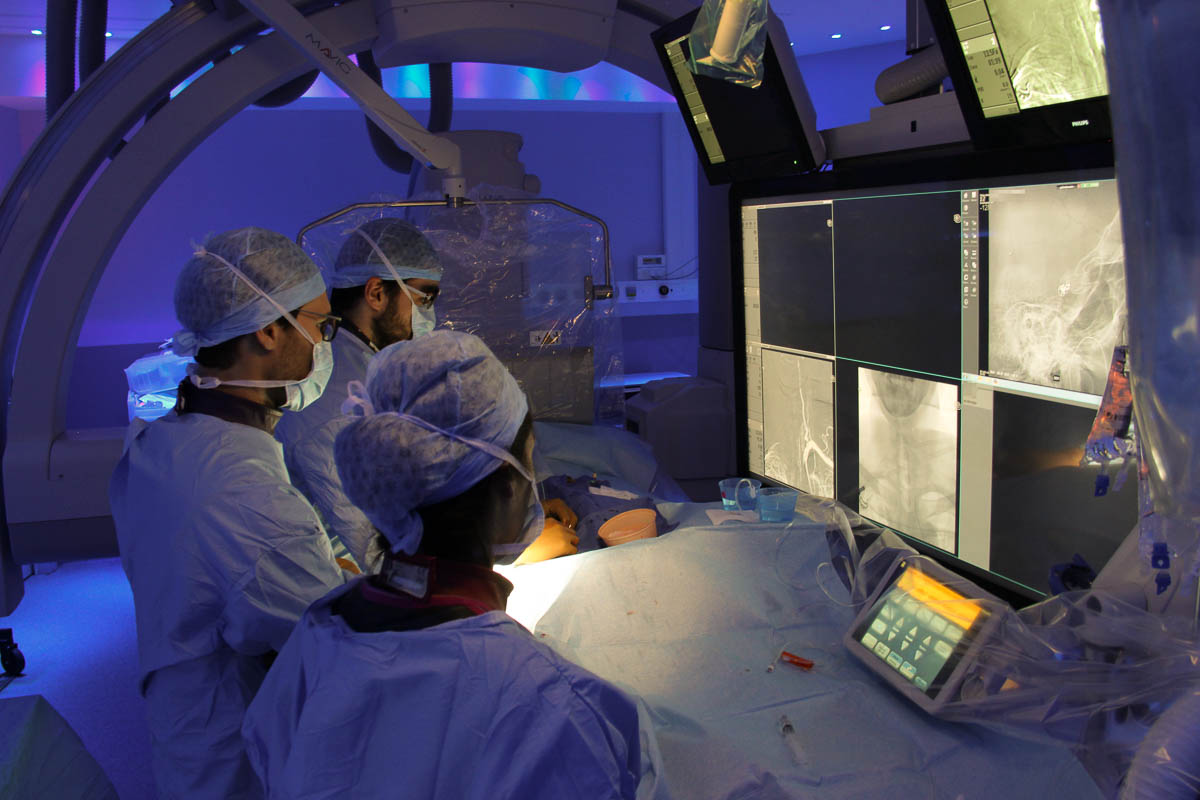
Pour cette procédure, le neuroradiologue interventionnel est assisté de deux internes. © C. F.
Trouver le chemin
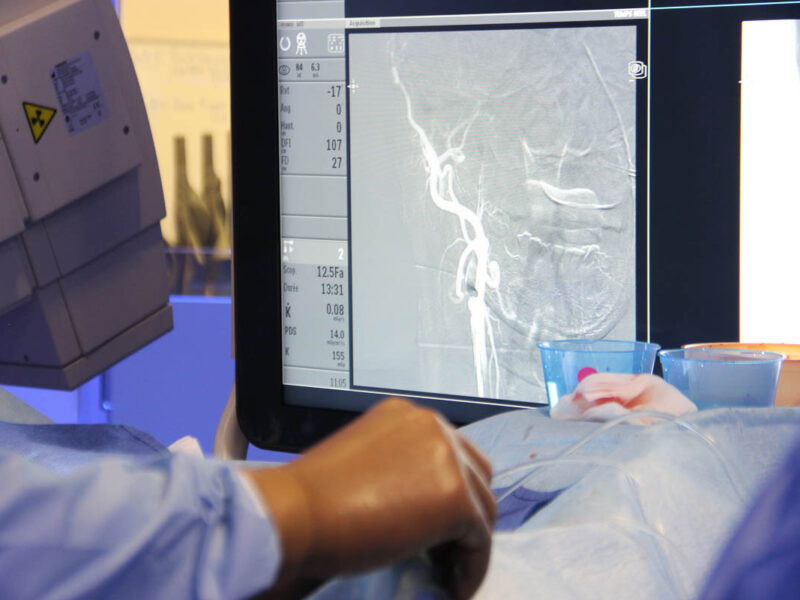
Pour naviguer dans les méandres des vaisseaux du cerveau, les radiologues interventionnels établissent une « roadmap » avec du produit de contraste iodé. Ce chemin balisé fait office de GPS pour faire progresser le cathéter. « Après l’injection, nous prenons des images de la progression du produit de contraste, puis nous les additionnons. Cela nous donne une image en négatif qui nous indique la route à prendre pour arriver jusqu’au caillot », explique Guillaume Charbonnier.
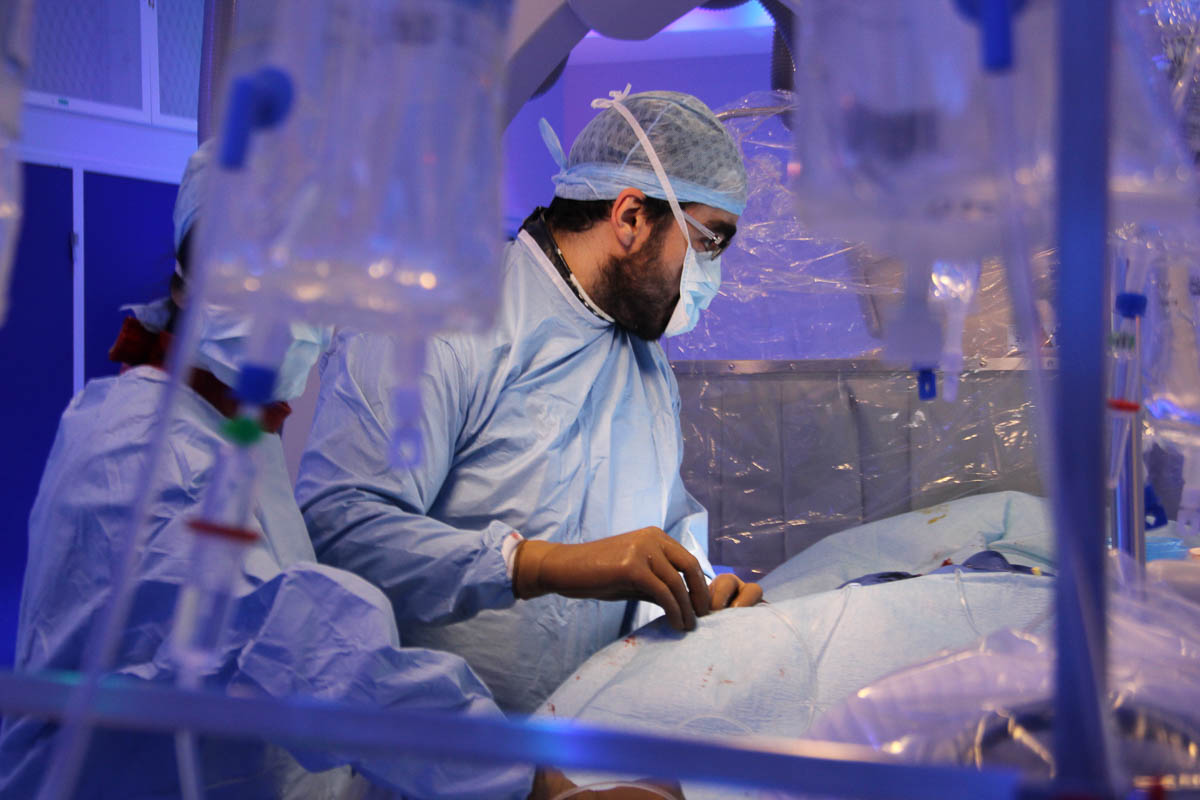
Robert Fahed est l'un des neuf neuroradiologues interventionnels de la Fondation Rothschild habilités à réaliser des thrombectomies mécaniques. © C. F.
Grâce au cathéter diagnostique, très fin, Robert Fahed réalise une série d’images et localise l’occlusion dans la zone pré-identifiée à l’IRM. Le premier obstacle se dresse dès l’artère carotide interne au niveau du cou. Celle-ci est fortement sténosée dès son origine, et ne pourra pas être franchie sans traitement. Le radiologue procède alors à une manœuvre d’échange pour remplacer le cathéter diagnostic par un cathéter de traitement, plus gros et qui permet une meilleure stabilité.
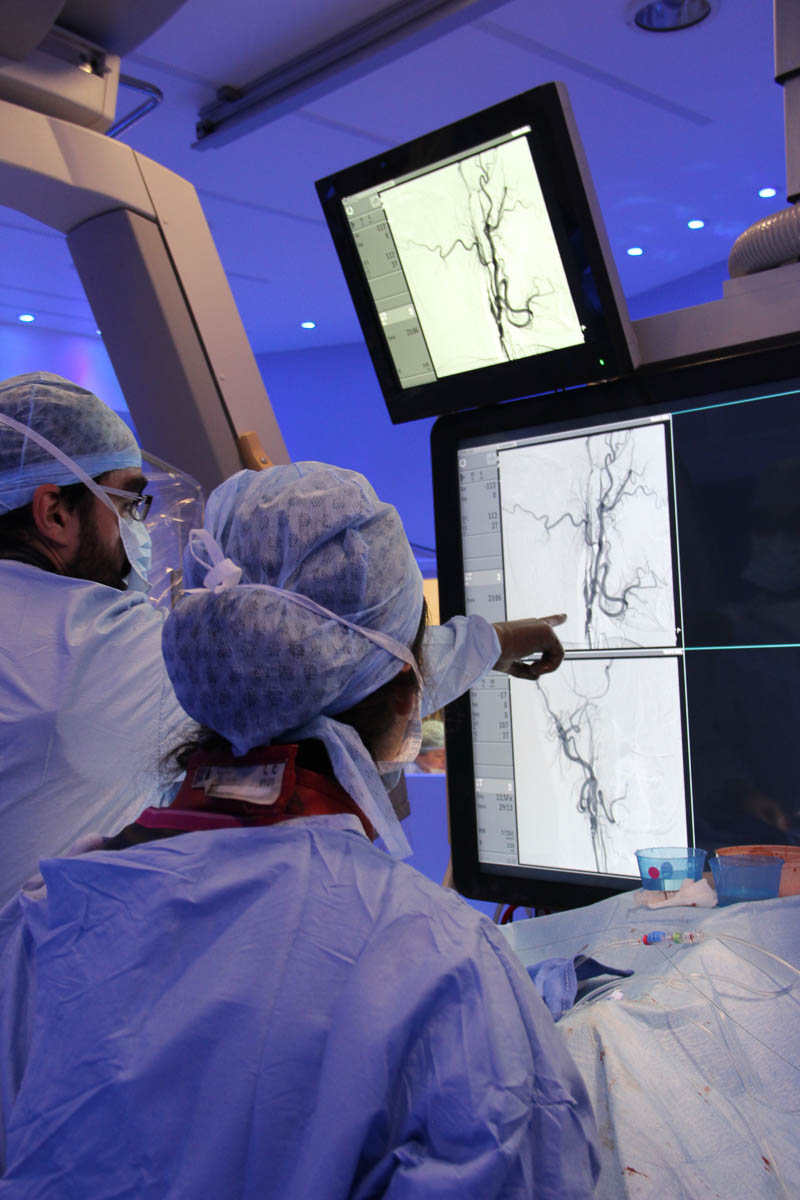
Pour arriver jusqu’au caillot, le radiologue interventionnel doit traverser la sténose carotidienne. © C. F.
Coup double
Pour arriver jusqu’au caillot, le radiologue interventionnel doit traverser la sténose carotidienne. Le mouvement est long et complexe. En ouvrant ainsi la voie, il pourra ensuite aller déboucher l’artère sylvienne. Il finit par franchir la sténose, puis réalise une angioplastie au ballon pour rouvrir la carotide interne. Coup double : cette action entraîne une « ouverture de vannes » qui produit une recanalisation spontanée de l’occlusion de l’artère sylvienne. En rétablissant le flux sanguin dans la carotide, le radiologue interventionnel a, par la même occasion, neutralisé en grande partie le caillot intracrânien. « Il ne reste que quelques petits caillots distaux mais j’espère que ça va se régler avec l’altéplase », indique Robert Fahed. La recanalisation est constatée à 11h29. Cependant, le médecin remarque que la carotide commence à se refermer. Il procède alors à la pose d’un stent pour éviter que la sténose ne se reforme.
Une thrombectomie atypique
Au final, cette thrombectomie était un peu particulière. « C’est une sous-forme de thrombectomie rare qui est l’angioplastie purement cervicale, détaille Robert Fahed. Par chance, nous n’aurons pas à faire de geste supplémentaire dans la tête. » La procédure arrive à son terme. Il ne reste plus qu’à faire un scanner de contrôle pour vérifier qu’il n’y ait pas de saignement. En toute fin d’intervention, le patient commence à s’agiter. « C’est bientôt fini monsieur », le rassure Robert Fahed.

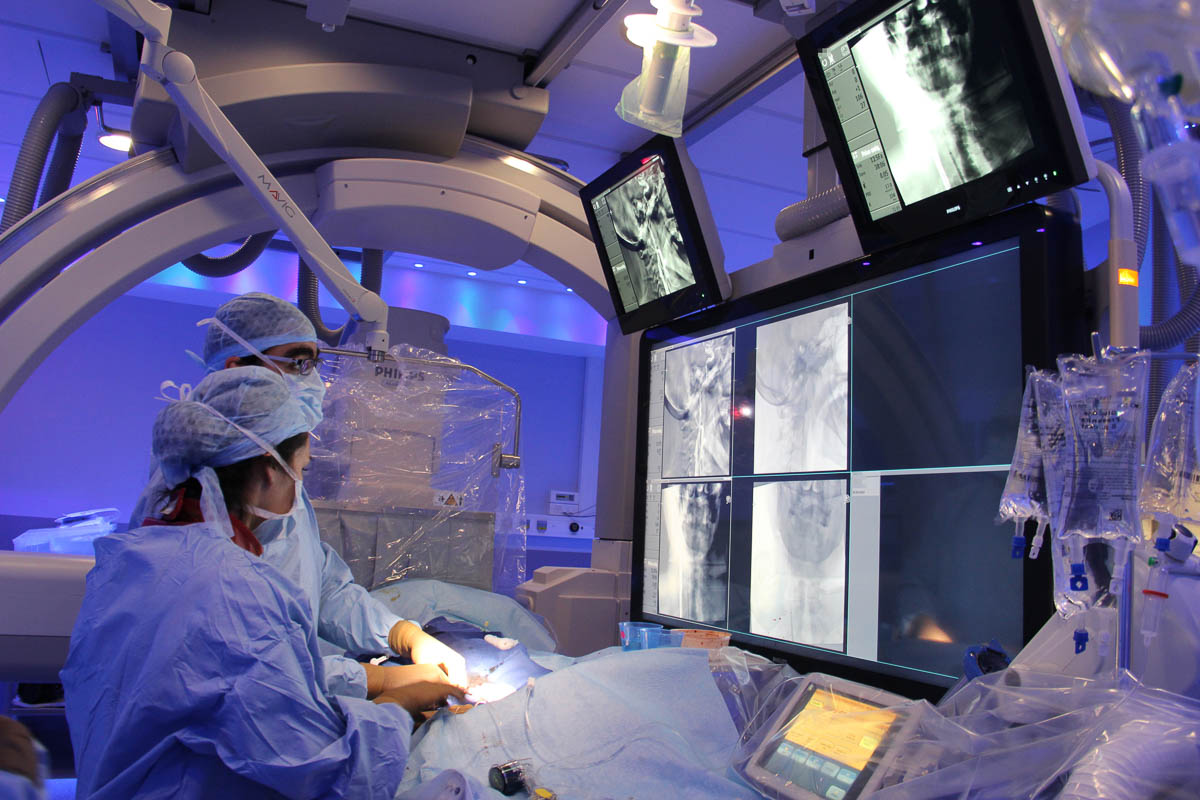
En fin de procédure, l'équipe visionne le contrôle artériographique et le scanner pour vérifier que l'intervention a réussi. © C. F.
Le contrôle artériographique et le scanner se révèlent satisfaisants. Il est 12h20, le patient sort de la salle interventionnelle pour être transféré dans l’unité neurovasculaire, trois heures après son arrivée aux urgences. Le lendemain, son score NIHSS est descendu à 5. Il devrait récupérer progressivement dans les semaines à venir, grâce à un travail de rééducation.







Discussion
Aucun commentaire
Commenter cet article